- ارتباط با ما
- |
- درباره ما
- |
- نظرسنجی
- |
- اشتراک خبری
- |
- نگارنامه
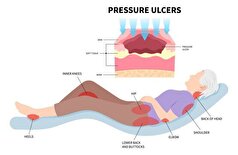
علت و علائم زخم بستر چیست؟ +روشهای درمان زخم
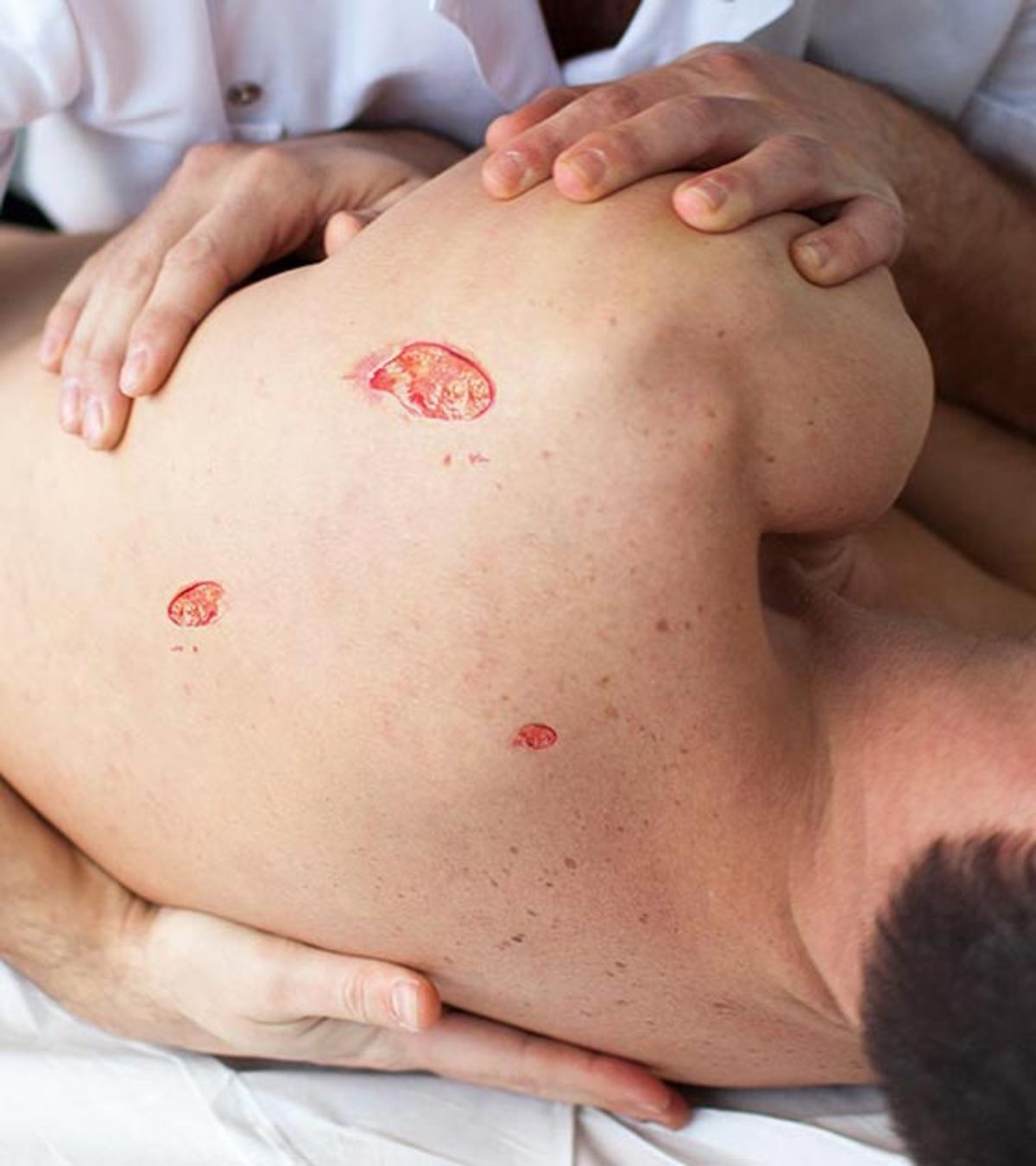
به گزارش مجله خبری نگار،زخم بستر میتواند در همه بخشهای بدن رخ دهد، اما نواحی استخوانی آرنج، زانو، پاشنه، استخوان دنبالچه و مچ پا اغلب مستعدتر میباشند. این عارضه اگرچه قابل درمان است، اما بهبودی کامل آن در همه موارد امکان پذیر نیست و ممکن است گاهی به عوارض بالقوه کشنده منجر شود.
در ادامه قصد داریم درباره زخم بستر و علل، علائم و روشهای درمان آن صحبت کنیم.
زخم بستر چیست؟
زخم بستر که به آن زخم ناشی از فشار نیز گفته میشود به دلیل فشار دائمی روی مناطق خاصی از بدن ایجاد میشود و اغلب پوست نواحی استخوانی را درگیر میکند که شایعترین آنها عبارتند از:
*لگن
*پشت
*مچ پا
*باسن
این عارضه معمولا در افرادی که دچار مشکلات حرکتی هستند دیده میشود. افراد زیر بیشتر در معرض ابتلا به آن قرار دارند:
*افراد مسن
*کسانی که تحرک کمی دارند
*مدت زمان طولانی روی تخت یا ویلچر به سر میبرند
*نمیتوانند بخشهای خاصی از بدن را بدون کمک دیگران حرکت دهند
*پوست شکنندهای دارند
این بیماری قابل درمان است، اما بهبود زخمهای عمیق و مزمن ممکن است دشوار باشد. چشم انداز آن نیز به عوامل متعدد بستگی دارد که از جمله آنها میتوان به ابتلای فرد به بیماریهای زمینهای و همچنین مرحله زخم اشاره کرد.
علائم زخم بستر
علائم زخم بستر عبارتند از:
تغییرات رنگ پوست: پوست تیره ممکن است به رنگ آبی، بنفش یا براق تغییر کند در حالی که پوست روشن احتمالا صورتی، قرمز یا تیره رنگ میشود. اگر این تغییر رنگ طی ۱۰ تا ۳۰ دقیقه بعد از برداشتن فشار از بین نرود میتواند نشانه زخم باشد
تغییر بافت: ناحیه آسیب دیده ممکن است سفت، اسفنجی و داغ به نظر برسد
ترک خوردگی پوست: ممکن است یک زخم سطحی و باز حاوی مایع یا چرک ایجاد شود. زخم میتواند به لایههای عمیق بافت گسترش یابد
عفونت: علائم شامل تغییر رنگ یا حواس در اطراف لبه زخم، تولید چرک بیشتر، سبز یا سیاه شدن بافت اطراف زخم و تب میباشد
مکانهای شایع زخم بستر
زخم بستر در نواحی از بدن که تحت فشار قرار دارند ایجاد میشود. زمانی که فرد مدت زمان طولانی در حالت نشسته باقی میماند ممکن است دچار زخم در نواحی زیر شود:
*باسن و استخوان دنبالچه
*ستون فقرات
*تیغه شانه
*پشت بازو یا پاها
فردی که مدت زمان زیادی در رختخواب دراز میکشد ممکن است دچار زخم در نواحی زیر شود:
*مچ پا
*پاشنه
*شانهها
*دنبالچه
*آرنج
*پشت سر
علت زخم بستر
همان طور که قبلا اشاره کردیم کسانی که به مدت طولانی در یک وضعیت باقی میمانند در معرض خطر زخم بستر قرار دارند. این عارضه اغلب در افرادی رخ میدهد که کمتر حرکت میکنند و برای تغییر وضعیت خود نیاز به کمک دیگران دارند.
افرادی که دچار زخم بستر میشوند معمولا:
*زمان زیادی روی صندلی مینشینند یا روی تخت دراز میکشند
*از پروتز، اندام مصنوعی یا دستگاه جراحی در برخی بخشهای بدن استفاده میکنند
*کفشهای نا مناسب یا لباسهای کشی میپوشند
این زخم زمانی ایجاد میشود که بافتها و عروق خونی فشرده شده و تغییر شکل دهند که میتواند به گردش خون ضعیف و در نتیجه مرگ بافت و عفونت منجر شود.
زخمها ممکن است در اثر فشار شدید در یک دوره کوتاه یا فشار ملایم، اما طولانی مدت رخ دهند.
عوامل خطر زای زخم بستر
موارد زیر میتواند خطر بروز زخم بستر را افزایش دهد:
*عدم توانایی حرکت کردن بدون کمک دیگران
*نازک و شکنندهتر شدن پوست با افزایش سن
*بی اختیاری ادرار و مدفوع که خطر آسیب و عفونت پوستی را افزایش میدهد
*شاخص توده بدنی پایین یا بالا یا که هر دو میتوانند فشار را افزایش دهند
*لاغر بودن بیش از حد که موجب میشود چربیهای محافظ اطراف استخوانها کاهش پیدا کند
*بیماریهایی مانند دیابت که احساس درد را کاهش میدهند
*طولانی شدن مدت زمان بهبود زخمها از جمله در بیماری دیابت
*گردش خون ضعیف
*کاهش هوشیاری و آگاهی ذهنی
مراحل زخم بستر
زخم بستر دارای ۴ مرحله میباشد که عبارتند از:
مرحله ۱: پوست داغ به نظر میرسد، ممکن است تغییر رنگ مانند قرمزی در ناحیه ایجاد شود و با خارش همراه باشد
مرحله ۲: یک زخم یا تاول باز و دردناک ایجاد میشود و پوست در اطراف آن تغییر رنگ میدهد
مرحله ۳: این ضایعه به دلیل آسیب بافتی در زیر سطح پوست ظاهری شبیه دهانه پیدا میکند
مرحله ۴: آسیب شدید به پوست و بافت وارد شده و احتمالا عفونت رخ میدهد. در این مرحله عضلات، استخوانها و تاندونها ممکن است قابل مشاهده باشند
بهبود زخم عفونی مدت زمان بیشتری طول میکشد. عفونت میتواند در نقاط دیگر بدن گسترش پیدا کرده و به اندامهای دیگر آسیب بزند.
درمان زخم بستر
تغییر مکرر موقعیتی که فرد در آن قرار دارد میتواند به التیام زخم بستر کمک کرده و از ایجاد زخمهای جدید جلوگیری کند.
زمانی که زخمها در مراحل اولیه هستند ممکن است بتوان آنها را در منزل درمان کرد، اما در موارد شدیدتر لازم است به پزشک مراجعه شود.
سایر اقدامات درمانی به مرحله زخم بستگی دارد، اما به طور کلی موارد زیر میتواند مفید باشد:
از بین بردن فشار: برای این منظور میتوان از بالش یا پد فوم استفاده کرد که به تغییر وضعیت بدن و کاهش فشار کمک میکند
تمیز کردن زخم: زخمهای جزئی را میتوان به آرامی با آب و صابون ملایم شست. در مورد زخم باز نیز لازم است آن را در هر بار تعویض پانسمان با محلول نمکی تمیز کرد
پانسمان کردن: پانسمان از زخمها محافظت کرده و بهبودی را تسریع میکند. استفاده از پانسمانهای ضد میکروبی یا هیدروکلوئید یا حاوی اسید آلژینیک بهترین گزینهها برای این منظور هستند
استفاده از پمادهای موضعی: پمادهای ضد باکتری میتوانند به مبارزه با عفونتها کمک کنند در حالی که پمادهای محافظ از پوست آسیب دیده یا آسیب پذیر محافظت میکنند
برداشتن بافت مرده: این کار میتواند به بهبود زخم کمک کند. پزشک برای این منظور ممکن است از جت آب فشار قوی یا ابزارهای جراحی استفاده کند
رختخواب مناسب: برخی تشکها مانند انواع تشکهای هوایی و آنهایی که از فوم استاتیک ساخته شده اند میتوانند به کاهش فشار کمک کنند. برخی تختها دارای پمپ هستند که باعث جریان یافتن مداوم هوا به داخل تشک میشود. پزشک میتواند در انتخاب بهترین گزینه به بیمار کمک کند
مصرف آنتی بیوتیکها: پزشک ممکن است از آنتی بیوتیکها برای درمان عفونتهای پوستی، استخوانی یا عفونت در خون استفاده کند
تنظیم رژیم غذایی: شواهد چندانی وجود ندارد که نشان دهد رژیم غذایی خاص به درمان زخم بستر کمک میکند، اما مصرف مکمل پروتئین ممکن است باعث بهبودی و کاهش اندازه زخم شود. مصرف مواد مغذی ضروری و مقادیر فراوان آب نیز به سلامت کلی بدن کمک کند
عمل جراحی: جراحی احتمالا شامل برداشتن بافت مرده، تمیز کردن زخم و بستن لبهها تا جای ممکن میباشد. جراح ممکن است برای ترمیم بافتی از پوست سالم فرد کمک بگیرد
موارد زیر نیز احتمالا به بهبود وضعیت فرد مبتلا به زخم بستر کمک خواهد کرد:
*بسته شدن زخم به کمک خلا
*تحریک الکتریکی
*اکسیژن درمانی هایپر باریک
پیشگیری از زخم بستر
برای کاهش خطر بروز زخم بستر لازم است به نکات زیر توجه شود:
*فرد بسته به نیازش هر ۱۵ دقیقه تا ۲ ساعت یک بار تغییر وضعیت بدهد
*پوست هر روز وارسی شود
*پوست تمیز و خشک نگه داشته شود
*فرد تغذیه خوب داشته باشد
*سیگار را ترک کرده و از دود سیگار اجتناب شود
*تمرینات ورزشی حتی در رختخواب برای تقویت گردش خون مفید است
افرادی که حدس میزنند دچار زخم بستر شده اند لازم است در اسرع وقت به پزشک یا مراقب خود اطلاع دهند.
عوارض زخم بستر
زخم بستر در صورت عدم درمان میتواند به برخی عوارض منجر شود. یکی از این عوارض سلولیت است که نوعی عفونت باکتریایی بالقوه کشنده میباشد و از سطح پوست تا عمیقترین لایههای پوستی را درگیر میکند.
سلولیت میتواند به سایر نواحی بدن نیز سرایت کرده و عوارض بیشتری به دنبال داشته باشد که از جمله آنها میتوان به سپسیس اشاره کرد. این عفونت کشنده ممکن است به نارسایی اندامی منجر شود.
به علاوه در صورت گسترش زخم بستر به استخوانها و مفاصل این نواحی دچار عفونت میشوند که به غضروف و بافتها آسیب رسانده و عملکرد اندام و مفاصل را دچار اختلال میکند.
منبع:سومیتا
- لطفا از نوشتن با حروف لاتین (فینگلیش) خودداری نمایید.
- از ارسال دیدگاه های نا مرتبط با متن خبر، تکرار نظر دیگران، توهین به سایر کاربران و ارسال متن های طولانی خودداری نمایید.
- لطفا نظرات بدون بی احترامی، افترا و توهین به مسئولان، اقلیت ها، قومیت ها و ... باشد و به طور کلی مغایرتی با اصول اخلاقی و قوانین کشور نداشته باشد.
- در غیر این صورت، «نگارمگ » مطلب مورد نظر را رد یا بنا به تشخیص خود با ممیزی منتشر خواهد کرد.
- آخرین اخبار
- محبوب
- برچسب های داغ
- مدیریت احساسات: نکات کاربردی برای استفاده روزمره
- ویدئو| «فقط خدا میتواند در مورد من قضاوت کند» زلاتان با پاک کردن خالکوبی معروفش جنجال به پا کرد
- چگونه احساسات بر زندگی ما تأثیر میگذارند و آیا میتوان آنها را کنترل کرد؛ توضیح توسط یک روانپزشک
- شاهزاده خانم بلژیکی: شاهزاده هری "آسیب دیده" است و توسط مردم "مورد آزار و اذیت" قرار میگیرد
- دانشمندان توضیح میدهند که چرا زنان و مردان به صبحانههای متفاوتی نیاز دارند
- رسوایی جنسی در یک مدرسه آمریکایی| رابطه جنسی یک معلم با یک دانش آموز!
- نویر ۳۹ ساله و بیسل ۲۵ ساله، بازیکن هندبال، در ایتالیا ازدواج کردند
- اعتیاد به «سیری فوری»!
- چین دارویی برای اختلال نعوظ تولید کرده که ۱۰ برابر قویتر از قرص آبی است و نتایج آن را نشان میدهد
- ویدئو| آیا هالک قدرتمندترین شوت تاریخ فوتبال را مقابل پالمیراس به ثمر رساند؟
- «نفس شیطان» یک ماده مخدر جنجالی است که مصرف کنندگان را به «زامبیهای مطیع» تبدیل میکند
- «راز ساعت ۲ بامداد»| هم تیمی کریستیانو رونالدو دلیل موفقیت و درخشش او را فاش میکند
- در مورد مزایا و خطرات "رژیم غذایی مدونا" چه باید بدانید؟
- پزشک دلیل اصلی امتناع از استفاده از لیف حمام را بیان میکند
- افسردگی، اضطراب و بیخوابی| ADHD اینگونه بر خلق و خوی زنان تأثیر میگذارد!
- پزشک میگوید چه نوع قهوهای را نباید برای صبحانه بنوشید
- ویدئو + عکس| خدمات غیرمعمول یک رستوران چینی جنجال به پا کرد!
- «فرزندی گمشده و پدری که در قرعهکشی برنده شد»| آنچه درباره خانواده لامین یامال نمیدانید
- دانشمندان راهی ساده برای بهبود قدرت جنسی بدون مصرف قرص کشف کردهاند
- غذایی که سریعتر از قند و گوشت چرب از عمرتان کم میکند، نامگذاری شد
- سلولهای مویی با روشی دیگر جایگزین میشوند!
- قلب مردهای که بعد از احیا به یک نوزاد پیوند زده شد!
- کاهش مصرف پلاتین در تولید هیدروژن ممکن شد!
- بیشترین سهم ویروس در گردش باز هم برای کروناست!
- پرده برداری از رازی عجیب در تکامل انسان!
- برای مقابله با بیخوابی سراغ این ورزشها بروید!
- تحریک الکتریکی عضلانی و فراجمجمهای به طور همزمان با یک دستگاه!
- فضاپیمای جونو در حال تلاش برای کشف اسرار بزرگترین سیاره منظومه شمسی!
- وقتی ترکیه از لیزر برای انهدام موشکها استفاده میکند!
- معرفی روشی نوین برای درمان بواسیر!
- انتخاب بهترین پانسمان برای ترمیم زخم ها!
- ویروس رایجی که عاملی برای بیماری پارکینسون است!
- شیرینکننده محصولات رژیمی باعث افزایش خطر سکته میشود!
- ساخت یک آزمایشگاه خودران شیمیایی برای کشف سریعتر مواد جدید!
- هوش مصنوعی موفق به شناسایی زلزلههای پنهان شد!
- بیشترین سرچ گوگل مربوط به چه مواردی است؟
- کشف یک جرم مرموز در اطراف سیاره نپتون!
- کره جنوبی روی ماه پایگاه میسازد!
- هنر در کاهش استرس و سلامت روان نقش پررنگی دارد!
- هوش مصنوعی «لئوناردو» مسیرهای حرکتی نانوذرات را بازسازی کرد!
- نشستن بیش از حد تهدیدی جدی برای سلامتی!
- شکلگیری یک کریستال زمان واقعی در دمای اتاق ممکن شد!
- تلاش چین برای فرود بر سطح ماه پیش از سال ۲۰۳۰!
- بزرگترین پروژه برق آبی جهان استارت خورد!
- بدون نیاز به باشگاه به تناسب اندام برسید!
- ابرمیکروبها قاتل جان میلیونها نفر تا سال ۲۰۵۰!
- گردن درد با مورمور شدن انگشتان همراه است!
- ۲ هفته بیتحرکی و عوارضی جبران ناپذیر!
- کابوس دیدن در گروی خوردن این مواد خوراکی!
- نوشیدن قهوه هنگام بیماری مفید است یا مضر؟
- تغذیه میتواند احتمال ابتلا به بیماریهای عصبی را کاهش دهد!
- فعالیت بدنی برای کسانی که دیابت نوع ۲ دارند، ضروریست!
- سطوح بالای سلامت روانی و عاطفی به حفظ حافظه هم کمک میکند!
- هر ۳ ثانیه یکبار یک فرد به آلزایمر مبتلا میشود!
- با خطرناکترین انواع آلرژی آشنا شوید!
- روغن پالم برای بیماریهای قلبی عروقی تشدید کننده است؟
- غذاهایی با شاخص گلیسمی بالا چه عوارضی برای سلامتی دارند؟
- رفع نفخ معده با درمانهای طبیعی!
- سردردهای مزمن را با مصرف اسیدهای چرب امگا-۳ تسکین دهید!
- چای بابونه سرد در فصل تابستان معجزه میکند!
- غذا پختن در ظروف تفلون ممنوع!
- زیادهروی در مصرف ویتامین A به کبد شما آسیب میزند!
- خوابیدن با جوراب مفید است یا مضر؟
- بر اساس مزاج خود از گرمازدگی پیشگیری کنید!
- حفظ سلامت دندانهای شیری را جدی بگیرید!
- چه دردی در ناحیه گردن نشانه مشکل جدی است؟
- نوشیدنیهایی که میتوانند قندخون شما را تنظیم کنند!
- اگر محصولات پروتئینی را به خوبی نگهداری نکنید، این مشکلات را ایجاد میکند!
- استرس و نگرانی کودک را چگونه کاهش دهیم؟
- یک داروی ارزان قیمت HIV نابینایی در اثر دیابت را خنثی میکند!
- ژنتیک خانوادگی ریسک ابتلا به دیسک کمر را افزایش میدهد!
- چرا فیبر برای بدن پر اهمیت است؟
- ممکن است تمام ظرفیت حافظه مغز پر شود؟
- تشخیص زلزله با هشدار به گوشی موبایل در دسترس است!
- نور ماه مانع بزرگ رصد شهابهای برساوشی!
- پروتئینهای «بینظم» بدن هم با هوش مصنوعی کنترل میشوند!
- درمانهای خانگی در مواجهه با سکته مغزی ممنوع!
- چرا صبحها کمردرد دارید؟ بخوانید!
- بررسی تاثیر کلسترول پدر در کاهش نسبی شدت آسم کودکان!
- مصرف دخانیات ریسک ابتلا به دیسک کمر را زیاد میکند!
- هالند عکسی از تعطیلاتش را برای جشن تولدش منتشر کرد: «در نیمه راه ۵۰ سالگی!»
- قهرمان جهان روسیه درباره افسردگی پس از زایمان صحبت میکند
- راموس به واسکز که پس از ۱۰ سال رئال مادرید را ترک کرد، گفت: «به زودی میبینمت»
- انس جابر برای «کشف دوباره شادی زندگی»، بازنشستگی خود را از تنیس اعلام کرد
- La Nacion: الکسیس سانچز با مدل روسی رابطه برقرار کرد
- مسی جزئیات درگیری با رابرت لواندوفسکی در سال ۲۰۲۱ را فاش کرد
- سوفی ترنر رابطهاش را با نامزد سابقش از سر میگیرد
- النا دودینا درباره بارداری در ۳۶ سالگی: «شرمآور بود که هیچکس متوجه نشد»
- جنیفر آنیستون مظنون به داشتن رابطه جدید با یک هیپنوتراپیست است
- کایلی جنر به همراه تیموتی شالامی در تعطیلات در ایتالیا دیده شدند
- عکس| گروه اوئیسیز در اولین کنسرت خود پس از ۱۶ سال، به دیوگو ژوتا ادای احترام کردند
- دختر ۱۱ ساله تیماتی میخواهد مادر جوانی شود
- پس از یک "خیانت احتمالی"، نامزد فرمین لوپز، ستاره بارسلونا، عکسی از خودشان با هم منتشر کرد
- تیلور سویفت با پیراهنی به ارزش ۴۰۰۰ روبل در ملاء عام ظاهر شد
- عکس| واکنش پدی پیمبلت، مبارز UFC، به مرگ فوتبالیست دیوگو ژوتا
- زارع: ما زیر بار زور و تسلیم نمیرویم
- گلر مس رفسنجان: جنگ تمام میشود، اما وطن فروشها فراموش نمیشوند
- «من بیدفاع رها شده بودم»: بدلکار از کوین کاستنر شکایت کرد
- در دو کلمه| کریستیانو رونالدو باشگاه مادرش را غافلگیر کرد + عکس
- الکساندر اووچکین به افتخار رکورد اسنایپر NHL از دیوید بکهام هدیه دریافت کرد
- فصل جدید: شهادتهای غافلگیرکننده در پرونده مرگ مارادونا
- این بازیگر با فرزندان زیاد گفت که چگونه پس از ۴۵ سال فرم خود را حفظ میکند
- امیلی اوسمنت پس از کمتر از ۵ ماه از ازدواج درخواست طلاق میکند
- شهادت جدید جزئیات جدی در مورد روزهای پایانی مارادونا را فاش میکند
- شاهزاده هری و مگان مارکل بیانیهای غافلگیرکننده در مورد بریتانیا بیان کردند
- یک هنرمند مصری حقیقت ازدواج خود با محمد صلاح را فاش میکند
- "من خنده دار به نظر میرسم": خواننده رپ معروف به دلیل فلج صورت در بیمارستان بستری شد
- او من را تهدید و مجبور به اعمال جنسی تحقیر آمیز کرد؛ اعترافات تکان دهنده نامزد ستاره سابق وستهام
- پس از شکستن رکورد: رئیس اف بی آی با اوچکین دیدار میکند
- استندآپ کمدین معروف به دلیل بستنی تمام شب را در بیمارستان گذراند
- شکیرا فاش میکند که چگونه بر خیانت پیکه غلبه کرده است
- سه روز پس از تبرئه آلوز| همسرش او را با خبر خوشحال کننده شگفت زده میکند
- جوانترین قهرمان جهان در مورد فواید شطرنج برای کودکان صحبت میکند
- حبیب نورمحمدوف خود را به یک "ماشین" تشبیه میکند و مبارزان تیمش را با برندهای معروف خودرو مقایسه میکند
- آنها میخواهند مرا در چک بکشند| مربی سابق زنیت عدم امکان حضور در صدمین سالگرد باشگاه روسی را توضیح میدهد
- از ستاره سابق لیورپول تا کار به عنوان یک تمیز کننده فاضلاب
- ستاره الاتحاد عربستان با تعجب گفت: قبل از تبدیل شدن به یک بازیکن مشهور زباله جمع آوری میکردم
- کتاب: کیت میدلتون با شاهزاده ویلیام "به عنوان چهارمین فرزندش" رفتار میکند
- فرح الفاسی، خواننده مشهور مراکشی، اسرار طلاق و تفکر خودکشی قبلی خود را فاش میکند
- افشاگری پزشکی هیجان انگیز، رمز و راز مرگ بتسی آراکاوا، همسر بازیگر آمریکایی جین هکمن را افزایش میدهد
- هبه ابوک به اظهارات همسر سابقش اشرف حکیمی پاسخ میدهد
- "از ترس خیانت دوستش"پ انزو فرناندز به دنبال بازگرداندن نامزد سابقش است
- عکس| ایمان خلیف یک هدیه "فوق العاده" از یک بازیکن رئال مادرید دریافت میکند
- واکنش بنزما به اظهارات رونالدو که خود را "بزرگترین تاریخ " مینامد!
- "حمایت خانواده"| مادربزرگ یامینه یامال در جایگاههای بارسلونا کانون توجه را به خود جلب میکند + تصاویر
- وضعیت شرم آور برای بازیکن آرسنال به دلیل ستاره یک برنامه دوستیابی محبوب
- عکس| رونالدو با یک نظر خوب با سی و نهمین سال خود خداحافظی کرد
- در یک موقعیت خنده دار و شرم آور| یک هوادار بادیگارد مسی را به زمین میزند! + ویدئو
- بدر هاری قهرمان مراکشی در آمستردام دستگیر شد
- ویدئو| نیمار دلایل جدایی خود از الهلال را فاش کرد
- عکس| اشتباه املایی هالند درباره اسم خرید جدید سیتیزنها مورد تمسخر قرار گرفت!
- داستان عمر مرموش و تیم ملی کانادا چیست؟
- متهم اصلی حمله چاقو به سیف علی خان ستاره بالیوود دستگیر شد
- علیرغم دخالت او در یک "رسوایی جنسی"| بازیکنی پس از اینکه واندا نارا با شوهرش به او خیانت کرد، به دنبال غرامت است
- رئیس UFC پس از اخراج حبیب نورماگومدوف از یک پرواز آمریکایی به او توصیههایی را ارائه کرد
- راز گواردیولا از همسرش پس از ۳۰ سال ازدواج فاش شد
- مصر| هنرمند نرمین الفکی یک جایزه مالی برای "قاتل سگ" اختصاص میدهد
- مل گیبسون بازیگر آمریکایی در مورد یک "توطئه" در آتش سوزی لس آنجلس صحبت میکند
- عکس| جود لاو تجسم ولادیمیر پوتین، رئیس جمهور روسیه در «جادوگر کرملین»
- من یک زن اصیل مصری هستم| دالیا مصطفی به خبر درخواست طلاق خود از هنرمند شریف سلامه پاسخ میدهد
- حمایت بانکها از بازار سرمایه از فردا اجرا میشود
- بورس سقوط کرده در دولت روحانی چگونه در دولت شهید رئیسی احیا شد؟
- درمان بورسی پزشکیان از زبان عبده
- جذب سرمایه ۷ همتی از بازار بورس دانشبنیانها
- وعده عناب بورسی واقعیتر شد
- چهارمین روز نزولی بازار در غیاب نیروهای صعودی
- انتخابات و دامنه نوسان مهمترین دلیل رکود فعلی بورس
- بورس با ۴ مصوبه دولت برای حمایت از بازار سهام سبزپوش میشود؟
- ۳ دلیل پایین بودن ارزش معاملات خرد در بورس
- معافیتهای مالیاتی بازار سرمایه باید استمرار پیدا کند
- بورس این روزها تحت تأثیر تداوم نرخ اخزای بالای ۳۵ درصد
- رشد شاخصهای بورس با کف سازی تکنیکال
- کاهش دامنه نوسان هم علاج بورس نزولی نبود
- سایه تامین مالی دولت بر سر بورس سنگینی میکند
- کاهش بی سابقه حجم معاملات سهام در بورسهای جهانی
- رشد شاخصهای بورس با کمک بانکیها و اعلام نرخ تسعیر ارز
- حمله به سفیر روسیه در لهستان
- معرفی سری گوشیهای Redmi K ۵۰ قبل از رونمایی رسمی
- غفوری: فکر کردن به قهرمانی از الان، سادهلوحانه است
- کاهش ۱۰ درصدی تولید هوندا در دو کارخانه
- سومین نشست دستمزد، باز هم بدون نتیجه
- لغو بلیت فروشی عمومی المپیک زمستانی چین
- گرامیداشت قربانیان هواپیمای اوکراینی در دانشگاه تورنتو
- ادامه چانهزنی چهارگانه در وین
- صرفهجویی ۱.۶ میلیارد دلاری کمیته برگزاری المپیک و پارالمپیک توکیو
- محبوبترین رشته المپیک توکیو مشخص شد
- اعلام هزینه میزبانی توکیو از المپیک و پارالمپیک ۲۰۲۰،
- آذرتاج: هیات اقتصادی جمهوری آذربایجان به ایران میرود
- بررسی عملکرد ایران در المپیک؛ جایگاه چهارمی در آسیا
- پایان وضعیت اضطراری در کشور میزبان المپیک ۲۰۲۰
- ۵ نشانه خاموش سرطان پوست
- تور گسترده قاره سبز برای مغزهای فراری از ایالات متحده
- اینستاگرام با بچه شتر و قلب مار آرزوهای شما را برآورده میکند!
- ۷ علامت هشدار دهنده سلامتی که زیر شکم پنهان شدهاند
- چرا گفته آقای «کامران تفتی» درباره «اسکوئید گیم»، ربطی به ریسکپذیری نداشت؟
- پژمان تمام شد؟!
- جولان سوارههای شاخدار در پایتخت
- آغاز تباهی در مسیر دبیرستان با نگاههای محبت آمیز جوانی «امید»
- از تحمل درد گرفته تا نوسانات هورمونی| حقایق مهمی که هر زنی باید بداند
- پزشک، باورهای غلط رایج در مورد اشعه ایکس، سی تی اسکن وام آر آی را رد میکند
- حاوی آرسنیک و موارد دیگر است: پزشکان در مورد خطرات یک غلات محبوب هشدار میدهند
- چگونه از نیش عروس دریایی در امان بمانیم؟
- متخصصان، محصولات ضد سرطان مؤثر از رژیم غذایی مدیترانهای را معرفی میکنند
- این مطالعه خطر «پنهان» ناباروری را برای زنان آشکار میکند
- متخصص قلب و عروق: چگونه نوآوری در درمان، قلبها را نجات میدهد
- مصر: هواشناسان توضیح میدهند که چرا این کشور پدیدههای آب و هوایی غیرمعمول را تجربه میکند
- مواد شیمیایی خانگی هنگام استنشاق یا تماس با پوست خطرناک هستند
- آمریکا: زن مرگ مغزی زایمان کرد!
- دانشمندان نشانه جدیدی از اختلالات ژنتیکی در کودکان را شناسایی کردند
- چرا در هوای گرم اشتها کم میشود؟
- A&D: مصرف کافئین ممکن است خطر ابتلا به بیماری آلزایمر را کاهش دهد
- درد قفسه سینه و تغییر ضربان قلب| علائم نارسایی قلبی و نکات درمانی
- دکتر پاولووا: ترک سیگار میتواند عمر را تا ۸ سال افزایش دهد
- هشدار به مسافران سواحل ترکیه در مورد باکتریهای خطرناک!
- بهبود پوست و خواب: متخصصان خواص مفید گندم سیاه را به ما یادآوری میکنند
- روسیه ماده پرکنندهای ساخته است که مینای دندان را ترمیم میکند
- SciRep: فهرست محصولات خطرناک برای افراد مبتلا به بیماری عروق کرونر قلب
- دیلی میل: داروهای محبوب ممکن است باعث کاهش قدرت شوند
- انقلابی در پیوند اعضا: راهاندازی مجدد قلب اهدایی در خارج از بدن انسان!
- دندانپزشکان توضیح میدهند که چگونه پوسیدگی دندان درمان نشده بر سلامت قلب تأثیر میگذارد
- مطالعه: تمرینات اینتروال برای عملکرد شناختی بهتر است
- یک روش ساده برای بهبود حافظه و توجه نامگذاری شده است
- اسپرم ماهی سالمون برای انسان مفید است
- دانشمندان دریافتهاند که اگر فرد رژیم غذایی خود را رعایت نکند، چند سال از عمرش کم میشود
- چگونه در هوای گرم هنگام مشکوک شدن به حمله قلبی اقدام کنیم؟
- نوزاد مومی: کودک مصری با یک بیماری نادر به دنیا آمد
- دانشمندان تورنتو: شیر سویا فشار خون و کلسترول را کاهش میدهد
- کشف جدیدی در مبارزه با زوال عقل: دو واکسن اثربخشی غیرمنتظرهای نشان میدهند
- دانشمندان ایتالیایی دریافتهاند که چگونه با پیادهروی کالری بیشتری بسوزانیم
- اخبار داغ
- ورزشی
- پربیننده
- پربحث
- علت غیرمنتظره مشکلات نعوظ در مردان مشخص شد
- فشارهای حزبی و مردمی، دولت ترامپ را وادار به آزادسازی بودجه برنامههای آموزشی تابستانی و عصرگاهی میکند
- پزشکان هشدار میدهند که نباید از ظروف غذای خراشیده استفاده کرد
- یک گروه ساختمانی روسی به دنبال راهاندازی پروژههای بزرگی در آسیا و خاورمیانه است
- متخصص تغذیه فاش میکند که چگونه تولیدکنندگان، قند را در مواد غذایی پنهان میکنند
- دانشمندان راهی برای جایگزینی نفت در تولید با سلولز پیدا کردهاند
- اوکراین: کارمند اداره مبارزه با فساد به اتهام خیانت بزرگ دستگیر شد
- دانشمندان روسی طوفانهای مغناطیسی را ۱۱ سال قبل پیشبینی کردند
- الجزایر پنج توافقنامه انرژی با پنج شرکت خارجی امضا کرد
- دانشمندان روسی برای توسعه دامپروری، بیورآکتور ساختند
- مصر راه حل مشکل بزرگی که سعودیها با آن مواجه هستند را اعلام کرد
- آمریکا میلیاردها مگس را در مکزیک و تگزاس رها خواهد کرد
- دانشمندان دریافتند زنان با افزایش سن مهربانتر میشوند
- تفاوت خواب مردان و زنان نامگذاری شده است
- ترامپ تهدید کرد که اگر تیم فوتبال آمریکایی واشنگتن کامنرز نام قدیمی خود را تغییر ندهد، ساخت ورزشگاه این تیم را متوقف خواهد کرد
- راهی برای محافظت از بدن در برابر سرطان پروستات پیدا شد
- پسر جو بایدن فاش کرد که چرا پدرش در مناظره ریاست جمهوری با دونالد ترامپ عملکرد فاجعهباری داشت
- ماده طبیعی که مانع از گسترش سلولهای سرطانی میشود، کشف شد
- گزارش: یک کشور عربی کاندیدای قوی برای میزبانی جام باشگاههای جهان ۲۰۲۹ است
- روسیه از سازمان منع سلاحهای شیمیایی (OPCW) درخواست کرد تا هیئتی را برای بررسی استفاده رژیم کییف از سلاحهای شیمیایی اعزام کند
- آزمایشهایی برای تشخیص بیماری کبد چرب قبل از بروز علائم نامگذاری شدهاند
- وزارت امور خارجه الجزایر به اظهارات وزارت کشور فرانسه در مورد گذرنامههای الجزایری پاسخ میدهد
- دانشمندان با استفاده از میکروسکوپ زیرآبی، جنبه پنهان حیات مرجانی را کشف کردند
- وزارت دادگستری ایالات متحده اطلاعاتی درباره «مکاتبات کلینتون» منتشر کرد
- دانشمندان هشدار میدهند که وانیل به دلیل تغییرات اقلیمی ناپدید میشود
- رسانهها: پدر رئیس مافیای ایرلندی صدها هزار یورو برای اسکان پناهندگان اوکراینی دریافت میکند
- دانشمندان دریافتهاند که چرا امیدوارکنندهترین داروی زوال عقل مؤثر نیست
- درختان در سوئیس پوشیده از مه
- پیشنهاد مالی منچستر یونایتد برای گیوکرس از آرسنال بالاتر است
- یک پزشک توضیح داد که در چه مواردی استاتینها برای کلسترول بالا تجویز نمیشوند
- پزشکان سودانی از ثبت ۱۳۳۱ مورد ابتلا به وبا در یک هفته خبر دادند
- چین نرخ بهره را برای حمایت از رشد اقتصادی و تامین مالی وام مسکن ثابت نگه میدارد
- راز مقاومت سرطان نادر کلیه در برابر درمان فاش شد
- روسیه تولید دستگاههای تولید داخل برای رمزگشایی اجزای DNA را آغاز کرد
- اسلات کدام بازیکن را از تور پیش فصل لیورپول کنار گذاشت؟
- پزشک توضیح میدهد که چرا خوابیدن با صدای سفید خطرناک است
- علت جدید سرطان خون تهاجمی کشف شد
- دیدهبان حقوق بشر: تعلیق درخواستهای پناهندگی توسط یونان نقض حقوق آنهاست
- مکمل ورزشی خطرناک برای قلب شناسایی شد
- دانشمندان کشف کردند که چگونه کافئین روند پیری را کند میکند
- وزیر امور خارجه اتحادیه اروپا: اروپا بهای سنگینی برای تحریمهای اعمال شده علیه روسیه و بلاروس پرداخته است
- یک پزشک افسانه خطرات روغن پالم را رد کرد
- کاخ سفید: از زمان روی کار آمدن ترامپ، ۱۰۰ هزار مهاجر غیرقانونی دستگیر شدهاند
- پزشک توضیح میدهد که چگونه نور تلفن همراه خواب را مختل میکند
- رسانهها: ترامپ آمریکا را به روسیه وابسته کرده است
- دانشمندان چگونگی ابتلا به بیماری آلزایمر را در افراد مختلف آشکار کردند
- ایالات متحده از اعطای مهلت جدید به اتحادیه اروپا قبل از اجرایی شدن تعرفهها در اوایل ماه اوت خودداری میکند
- دارویی که میتواند جایگزین استاتینها برای کلسترول بالا شود، معرفی شد
- وزیر بازرگانی آمریکا: ما هنوز به دنبال اعمال تعرفه پایه ۱۰ درصدی هستیم
- روسیه روش جدیدی برای ترمیم مو در درمان طاسی به کار گرفته است
- تاکر کارلسون: ما اشتباه محاسبه کردیم و تحریمهای آمریکا بیشتر از روسیه به خود آمریکا آسیب رسانده است
- یک پزشک گفت آیا ورزش با یک گروه تناسب اندام به شما در کاهش وزن کمک میکند؟
- وزیر امور خارجه آلمان اظهارات «عجیب» درباره اوکراین مطرح کرد
- غذا خوردن در حال حرکت باعث ایجاد استرس در بدن میشود
- وزیر امور خارجه افغانستان در مورد بگرام به ترامپ پیام داد
- مهمترین عارضه جانبی مصرف استاتینها مشخص شد
- نماینده کنگره: همسر هریس و بایدن باید برای شهادت در مورد سلامت روان او احضار شود
- علت غیرمنتظره بیماری قلبی در زنان شناسایی شد
- بالاترین بودجه دفاعی جهان: بودجه دفاعی اوکراین میتواند از ۳۱ درصد تولید ناخالص داخلی فراتر رود
- بلغارستان محموله بیسابقه کوکائین را در خودروی دیپلمات ترکیهای توقیف کرد
- روسیه راهی برای تشخیص پوکی استخوان در مراحل اولیه پیدا کرده است
- آلترناتیو برای آلمان: مرتس میلیاردها دلار به اوکراین میدهد در حالی که نیازهای مردم خودش را نادیده میگیرد
- فیزیکدانان نوع جدیدی از ستاره را کشف کردند که توسط ماده تاریک تغذیه میشود
- سیانان «دست راست» ترامپ را لو داد
- عاملی که خطر ابتلا به سرطان پروستات را ۱۰ برابر افزایش میدهد، شناسایی شد
- تاکر کارلسون: دیدن درگیری روسیه و اوکراین به عنوان راه حلی برای مشکلات آلمان "مسخره" است
- اطلاعات آمریکا از انتشار دادههای تبانی دولت اوباما خبر داد
- سناتور آمریکایی: لایحه تحریمهای روسیه هنوز در دستور کار سنا است
- آسیبپذیرترین نوع زنان در برابر سرطان سینه شناسایی شد
- زاخارووا: فرانسه آماده بود تا پیروزی خود در جنگ جهانی دوم را فدا کند
- زاخارووا اوضاع فرانسه را با عبارت «شیطان پرستی در حال پیشرفت است» توصیف کرد
- اتحادیه اروپا به دلیل روسیه، تحریمهایی را علیه یک پالایشگاه بزرگ هند اعمال میکند
- چهار مسیر ابتلا به آلزایمر شناسایی شد
- آمار بالای مرگ و میر ناشی از گرسنگی در غزه در ۲۴ ساعت گذشته
- روسیه: مادهای نوآورانه برای باندهای پزشکی
- کارلسون گفت که زلنسکی مردم را "حیوان" میداند
- ایالات متحده از اعطای مهلت جدید به اتحادیه اروپا قبل از اجرایی شدن تعرفهها در اوایل ماه اوت خودداری میکند
- روش غیرمعمول "مونتاژ" اندامها توسط سلولها آشکار شد
- ارتش روسیه نارنجکانداز کورنت را ارتقا میدهد و آن را حتی کشندهتر میکند!
- رسانهها متوجه شدند که ترامپ و ونس در طول تعطیلات تابستانی خود آمریکا را ترک خواهند کرد
- ختافه آدام اوناس را از دست نمیدهد
- ژاوی سیمونز، گل سرسبد همه چیز
- رومانو: آتالانتا و باشگاههای لیگ برتر خواهان خرید موریرا، مهاجم استراسبورگ هستند
- اتلتیکو مادرید به دنبال جذب آنتونی، وینگر منچستریونایتد است
- رایو وایکانو گزینهای برای شماره ۹ فعال میکند
- فقط یک راه برای جذب خسوس آرسو وجود دارد
- لینکر: یامال بعد از مارادونا و مسی بازیکن بزرگ بعدی است
- ماسیمیلیانو آلگری، سرمربی میلان، در مورد جذب مودریچ صحبت کرد
- یک نقشه جایگزین در صورت نرسیدن لوئیس دیاز
- اتلتیکو مادرید از همین حالا در حال برنامهریزی برای جدایی آنتوان گریزمان است
- اینتر در مورد شایعات مربوط به جدایی چالهان اوغلو و پیوستنش به یکی از باشگاههای ترکیهای اظهار نظر کرد
- آندره سیلوا قرارداد امضا میکند
- مقصد غافلگیرکننده برای سائول
- عکس| جمال موسیالا پس از عمل جراحی با عصا در تمرینات بایرن مونیخ شرکت کرد
- دخیا میگوید فقط حاضر است در انگلیس برای منچستریونایتد بازی کند
- در حال حاضر تیمی به سامو لینو علاقه دارد
- سویا به دنبال جذب کلچی ایهیناچو است
- شرینگهام درباره رشفورد: انتقال رشفورد از منچستریونایتد به بارسلونا، لیاقتش را نداشت
- پرین فرانسوی به کراسنودار رسیده و منتظر تکمیل مراحل انتقال است
- برایان امبومو، یک خرید رکوردشکن
- میشال ویلمان در کاستیون فرود میآید
- دخیا، دروازهبان فیورنتینا، فاش کرد که قبل از پیوستن به این تیم، به صورت انفرادی تمرین میکرده است
- اسکای اسپورت: چلسی بیشترین علاقه را به ژاوی سیمونز، بازیکن لایپزیگ دارد
- رئال بتیس یک هافبک دیگر را در دستور کار خود دارد
- خسوس آرسو برای فصل ۲۰۲۵-۲۰۲۶ تیم جدیدی دارد
- داوید دخیا، دروازهبان فیورنتینا، جزئیات ماجرای دزدی دونات را فاش کرد
- یاکوف کیناریکین دروازه بان لویو کارپاتی به ویارئال رفت
- کریستیانو رونالدو میخواهد یک ستاره ۱۰۰ میلیون یورویی را به خدمت بگیرد
- باشگاه فوتبال بارسلونا با ژول کونده تصمیمی اساسی گرفت
- دخیا، دروازهبان فیورنتینا: مسی قد کوتاهی دارد، اما از نظر فیزیکی فوقالعاده است
- دخیا در مورد انتقال ناموفقش به رئال مادرید گفت: «وقتی دوران حرفهایام تمام شود، به شما میگویم چه اتفاقی افتاده است.»
- رئال مادرید فقط برای جذب دو بازیکن اقدام خواهد کرد
- کوین دی بروین انتخاب خود برای ناپولی را تحلیل میکند
- آس: بارسلونا ممکن است تا ژانویه ۲۰۲۶ به نیوکمپ بازنگردد
- پاریس در انتظار لوکا زیدان
- راب داوسون: منچستریونایتد از نحوه برخورد برنتفورد با مذاکرات امبمو ناراضی است
- رومانو: فلامینگو به دنبال تقویت سائول نیگز، هافبک اتلتیکو مادرید است
- بهترین گلزن سری آ ۲۰۲۴/۲۵ وارد لیگ عربستان شد
- والنتین رونگیه، هافبک فرانسوی، به رن پیوست
- واکنش اینفانتینو، رئیس فیفا، به رسوایی نژادپرستی در دیدار با بازیکن تیم ملی انگلیس
- فرانکی دی یونگ، مدیر برنامهاش را اخراج کرد و بارسلونا دیگر نمیتواند با این بازیکن مذاکره کند
- اکیپ: لوکا زیدان میتواند دوران حرفهایاش را در پاریس ادامه دهد
- تانزی: الهلال مذاکرات با هیئت همراه الکساندر ایساک را آغاز کرد
- «او نابود شد.» پوگبا بازیکنی را که مدعی توپ طلا خواهد بود، معرفی کرد
- ریاض محرز: همیشه آرزوی بازی برای مارسی را داشتم
- فروش امبمو به منچستریونایتد، رکورد برنتفورد محسوب میشود
- لانگ، تازه وارد ناپولی: افتخار و انگیزه بزرگی برای همبازی شدن با دی بروین و لوکاکو دارم
- گراهام پاتر در مورد انتقال کایل واکر-پیترز به وستهام صحبت میکند
- تایمز: نیوکاسل میخواهد لیورامنتو را حفظ کند، بازیکنی که منچسترسیتی به او علاقهمند است
- RMC Sport: لیون به جذب کلایورت علاقهمند است