- ارتباط با ما
- |
- درباره ما
- |
- نظرسنجی
- |
- اشتراک خبری
- |
- نگارنامه
تب دنگی راه کرونا را میرود؟
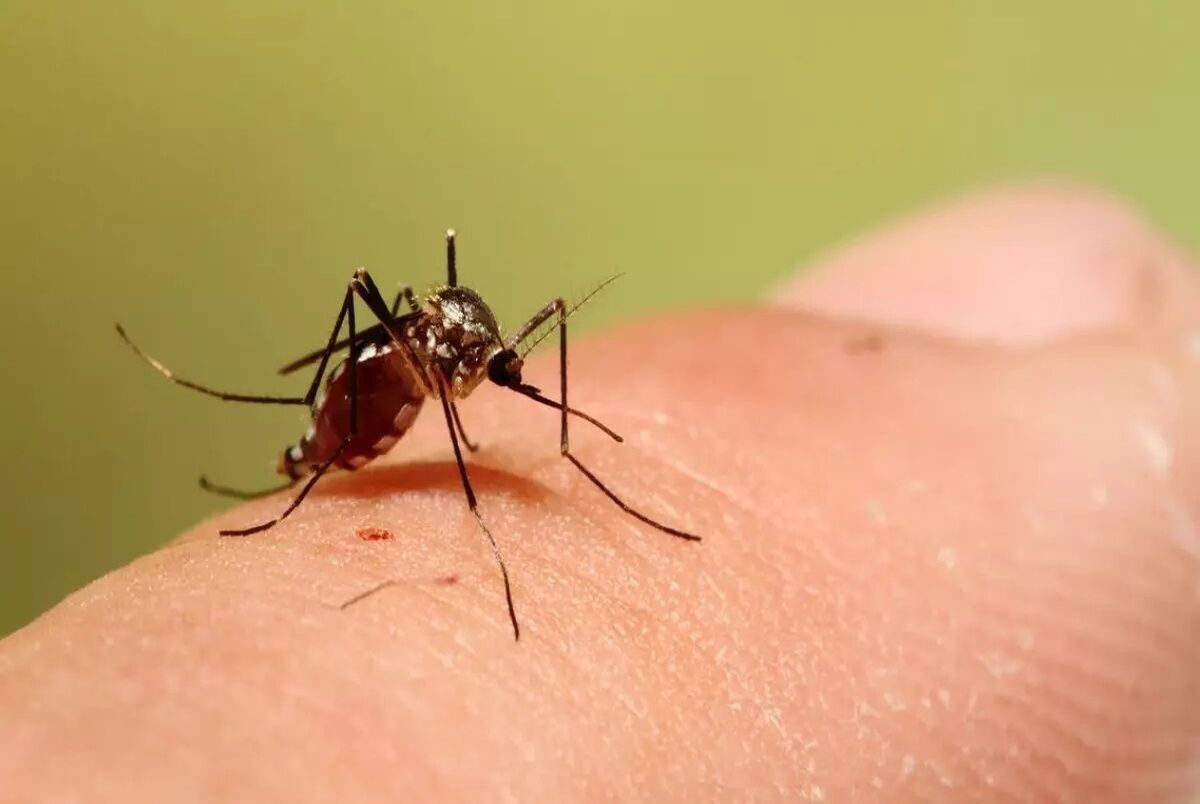
به گزارش مجله خبری نگار/رسالت: تب دنگی برای مردمی که هنوز تجربه تلخ کووید را فراموش نکردهاند، آنها را به روزهای هولانگیز گذشته باز میگرداند، به روزهایی که پیدا کردن یک تخت خالی یا چند متر جا در اورژانس مراکز درمانی برای دراز کشیدن و گرفتن اکسیژن از دستگاه دشوار بود، به همان روزها که بیماری از اغلب خانهها چند نفری را گرفتار میکرد و از این چند نفر یکی را به کام مرگ میکشاند، بنابراین فراگیری یک بیماری جدید تداعی کننده اتفاقات تلخ گذشته است و از این بابت، نگرانیهای فزایندهای ایجاد شده، به خصوص اینکه خبرهای اغراق آمیز و ضد و نقیضی درباره بیماری تب دنگی مطرح میشود و با شناسایی نخستین مورد ابتلا در تهران نگرانیها دو چندان شده است. البته معاون فنی بیماریهای واگیر وزارت بهداشت اعلام کرده «تاکنون موردی از ابتلا به تب دنگی در تهران گزارش نشده و تنها مورد شناسایی شده فردی بوده که از یکی از کشورهای حاشیه خلیجفارس به تهران آمدهاست. از شناسایی این فرد نیز زمان زیادی میگذرد.»
طبق آخرین آماری که از سوی وزارت بهداشت ارائه شده، در حال حاضر حدود ۱۵۰ مورد ابتلا در کشور شناسایی شده که فقط ۱۱ نفر سابقه سفر نداشتهاند که در استان هرمزگان شناسایی شدهاند. مابقی این افراد سابقه سفر به کشورهای حاشیه خلیج فارس خصوصا امارات را داشتهاند. همچنین در ۴۰ شهر کشور پشه آئدس شناسایی شده و بیشترین گزارش نیز در استان فارس است که این افراد در کشورهای دیگر مبتلا شدهبودند.
بیماری دانگ یا همان تب دنگی شباهتی به کووید ۱۹ ندارد، چون انتقال این بیماری فقط از طریق پشه آئدس آلوده انجام میشود و از انسان به انسان سرایت نمیکند. دنگی معمولا یک بیماری خود محدود شده است که درصورت تشخیص زودهنگام و با دسترسی به مراقبتهای پزشکی نرخ مرگومیر آن کمتر از یک درصد است. در صورت درمان، میزان مرگومیر دنگی شدید بین ۲تا۵ درصد است، اما در صورت عدم درمان، میزان مرگومیر به ۲۰ درصد میرسد.
هیچ دارو و درمان اختصاصی برای ویروس تب دنگی وجود ندارد. در موارد خفیف درمان بر روی علائم ظاهر شده متمرکز است. در موارد شدیدی که احتیاج به بستری شدن بیمار در بیمارستان است، درمان به صورت حمایتی است که شامل دادن مایعات به صورت خوراکی یا داخل وریدی است.
سردرد و بدندرد شدید، درد مفاصل و پشت چشم از علائم ابتلا به این بیماری است و در موارد پیشرفته درد شکم و خونریزی از لثه هم اضافه میشود. این علائم بهطور معمول بین دو تا هفت روز پس از ابتلا به ویروس دنگی ظاهر میشوند، اما این دوره میتواند بین ۲ تا ۱۴ روز متغیر باشد. بااینحال بیشتر افراد مبتلا درحالحاضر علائم خفیفی دارند و مبتنی بر گفتههای عضو هیئت علمی آزمایشگاه مرجع کشوری انستیتو پاستور ایران در ۷۵ تا ۸۰ درصد موارد، بیماری بدون علامت بالینی است؛ از اینرو کنترل انتشار ویروس عامل تب دنگی بهعلت فراوانی موارد بدون علامت، دشوار است.»
مصطفی صالحی وزیری، در گفتگو با ایسنا عنوان کرده است که در سالهای اخیر بهویژه پس از پاندمی کووید ۱۹ بهعلت تضعیف سیستمهای بهداشتی در کشورهای مختلف دنیا و گرم شدن دمای کره زمین، تغییرات اقلیمی و جهانی شدن (افزایش مسافرتها و تجارتهای بینالمللی) نه تنها موارد بیماری در برخی کشورهای اندمیک بهشدت افزایش یافته است، بلکه بیماری به نواحی جدید هم گسترش یافته است.
«تب دنگی» در بیش از ۱۰۰ کشور در مناطق آفریقا، قاره آمریکا، مدیترانه شرقی، آسیای جنوب شرقی و غرب اقیانوس آرام بومی شده است. قاره آمریکا، آسیای جنوب شرقی و مناطق غربی اقیانوس آرام به شدت تحت تأثیر بیماری قرار گرفته و به همراه آسیا حدود ۷۰ درصد از بار بیماری را در جهان تشکیل میدهد. دنگی در حال گسترش به مناطق جدیدی در اروپا، مدیترانه شرقی و آمریکای جنوبی است. در ایران نیز مواردی آلوده به تب دنگی ابتدا در استانهای جنوبی و سپس در برخی استانها گزارش شده است.
بهطورکلی تب دنگی بیماری است که بیشتر در نقاط گرمسیری فراگیر میشود. در کشور ما نخستین موارد ابتلا به بیماری تب دنگی در سواحل خلیجفارس شناسایی شد و مقامهای وزارت بهداشت اعلام کردند که مبتلایان این بیماری را از کشورهایی مانند امارات متحده عربی به ایران وارد کردهاند.
دادههای آماری وزارت بهداشت نشان میدهد که سال گذشته شمار مبتلایان تب دنگی در ایران ۷۵ مورد بود، اما امسال تاکنون موارد ابتلا به ۱۵۰ مورد رسیده و این آمار تنها موارد شناسایی قطعی بیماری را شامل میشود.
تب دنگی به سرنوشت کووید دچار نخواهد شد
علیرغم اعلام خبرهای نگران کننده مبنی بر احتمال اپیدمی شدن این بیماری از اواخر مردادماه و شهریورماه، دکتر علیرضا ناجی، رئیس بخش ویروسشناسی بیمارستان مسیح دانشوری معتقد است که نباید دراینباره بزرگنمایی و اغراق کرد. او ضمن دادن هشدارهای لازم، تأکید میکند که تب دنگی به سرنوشت کووید دچار نخواهد شد. ناجی میگوید: «مدت زمان زیادی نیست که بیماری کووید را پشت سر گذاشتهایم، بنابراین ترس جامعه در مورد تب دنگی قابل درک است، این بیماری خطر قابل توجهی برای مردم است و در حال حاضر نیمی از جمعیت جهان در معرض خطر ابتلا به این بیماری قرار دارند، بر اساس برآوردها، سالانه ۴۰۰ میلیون نفر به ویروس دنگی آلوده و حدود ۱۰۰ میلیون نفر به بیماری تب دانگ مبتلا میشوند، اما این بیماری محدود به مناطقی است که دنگ در آن بومی شده و توسط نیش حشرهای به نام آئدس منتقل میشود، این بیماری بیشتر در مناطقی شیوع دارد، که هم ناقل بندپا (پشه آئدس) و هم ویروس همزمان وجود دارند. انتقال از طریق یک ناقل بندپا به این معناست که سرعت انتقال و در نتیجه خطر آن؛ با آنچه در پاندمی کووید ۱۹ اتفاق افتاد، قابل مقایسه نیست.
از چند ماه پیش بدترین سناریوها را در آمریکای مرکزی، جنوبی و آسیای جنوب شرقی شاهد بودهایم، در این مناطق وضعیت نگران کننده حاکم است و شیوع بسیار بالایی پس از همهگیری کووید ۱۹ اتفاق افتاده که حتی بالاتر از شیوع آن تا قبل از دوران کووید بوده است. درواقع این بیماری یک تهدید واقعی برای سلامت عمومی به شمار میرود و مستلزم اقدامات پیشگیرانه و کنترل عفونت است، تا به این ترتیب خطر انتقال عفونت توسط پشه به انسان تا حد زیادی کاهش یابد، اما اظهاراتی مبنی بر تکرار دوباه وضعیت کووید ۱۹ در مورد تب دنگی، مبنای علمی محکمی ندارد و نباید بزرگنمایی کرد. اگرچه طبیعت همیشه قادر به شگفتی هست، بااینوجود از مبنای ویروسشناسی، این ویروس نظیر سایر همنوعان خودش که توسط بندپایان منتقل میشود، قرنهاست که در حال گردش بوده و سابقه این ویروس به ۵۰۰ هزار سال قبل برمیگردد و در صورتی که انتقال آن بهصورت عجیب و غریب تغییر نکرده و تنفس را تحت تأثیر قرار ندهد، جای نگرانی نخواهد بود.»
این ویروسشناس بیان میکند: «ویروس کووید ۱۹ از طریق قطرات تنفسی، دارای قابلیت انتقال بالایی بود و به خاطر ماهیت شیوع بیماری، بسیار سریع و بهراحتی منتقل میشد، حال اینکه در انتقال ویروس از طریق نیش پشه، محدودیت وجود دارد و هنگامی که پشه آئدس فردی را میگزد، باید فاصله زمانیای در داخل بدن این حشره طی شود تا آماده انتقال به فرد بعدی در گردش بعدی باشد که اصطلاحا به آن دوره کمون خارجی گفته میشود، به این مفهوم که وقتی پشه فردی را که عامل ویروس است نیش میزند و خون آلوده وارد بدن پشه میشود، حداقل ۸ تا ۱۲ و یا ۱۴ روز در روده میانی آن پشه تکثیر شده و دوباره به غدد بزاقی پشه برمی گردد تا قابلیت آلودهسازی فرد بعدی را داشته باشد. خود این ماهیت نشان میدهد که تب دنگی نمیتواند مانند کووید باشد. از طرف دیگر جهش در خود ویروس دنگی هم در مقایسه با کووید ۱۹ بسیار پایین است و به همین علت احتمال تغییر خصوصیات بیماریزایی آن همانند کووید وجود ندارد. از طرفی هیچ مدرکی در دست نیست که نشان دهد سناریوی فاجعهباری همانند کووید رخ خواهد داد، اما در حال حاضر این ویروس همانطور که اشاره کردم یک معضل بهداشتی است و بیش از هر بیماری ویروسی دیگری در انسانها میتواند عامل عوارض و مرگومیر باشد.»
کمبود برنامه برای کنترل مؤثر پشه آئدس
رئیس بخش ویروس شناسی بیمارستان مسیح دانشوری عنوان میکند: «آنچه طی چند دهه اخیر باعث شده که ویروس دنگی بیش از سایر بیماریهای ویروسی موردتوجه قرار بگیرد؛ ناشی از رشد فوقالعاده جمعیت جهان، کمبود برنامه کنترل مؤثر پشه در مناطق بومی دنگی، افزایش سفر با هواپیما، وخامت زیرساختهای بهداشتی عمومی در کشورهای توسعهنیافته طی ۳۰ سال گذشته و تغییرات اقلیمی، گرمایش هوا و وقوع سیلهای ناگهانی است که باعث شده پشه آئدس زیستگاههای مناسبی پیدا کرده و شیوع بیماری افزایش پیدا کند، از سوی دیگر ارتباط بین مناطق بومی و غیربومی را نباید نادیده گرفت. این موارد به طور عمده میتواند موجب انتقال بندپاهای ناقل این ویروس در مناطق مختلف جغرافیایی بشود و بالقوه امکان حضور موارد دنگی را در سراسر جهان امکانپذیر کند، همانطور که بیماری به نواحی جدید هم نظیر ایران گسترش یافته است. ولی صرف حضور پشه آئدس دلیل بر انتقال بیماری نیست و حتما باید فرد آلوده و ویروس هم وجود داشته باشد.»
ناجی با تأکید بر اهمیت بیماریابی فعال در فصول گرم سال بیان میکند: «اکنون به دلیل مسافرتهای تابستانی، احتمال انتقال بندپا به سایر شهرهای دیگری که فاقد این ویروس بودهاند افزایش پیدا کرده است. اگرچه همانطور که اشاره کردم سناریوی کووید در مورد تب دنگی تکرار نخواهد شد، چون ماهیت انتقال ویروس یک ماهیت خاص است و سرعت انتقال ندارد به همین علت کنترل این بیماری به نسبت کووید راحتتر است؛ بنابراین باید با ردگیری، تلهگذاری و شناسایی پشه آئدس و کنترل جمعیت این حشره و بیماریابی فعال از گستردگی بیشتر تب دنگی جلوگیری کرد. پشه آئدس میتواند از راههای زمینی، از طریق حملونقل و جابهجایی قانونی و قاچاق انسان و کاﻻ، از طریق دریایی و حملونقل کاﻻ و کارکنان شناورهای دریایی و همچنین به وسیله مسافران از نقاط آلوده و مشکوک وارد کشور شود. متأسفانه پتانسیل ورود تب دانگ به ایران بهویژه در مناطﻖ جنوبی کشور بالاست و به علت واردات گیاه ﻻکی بامبو از کشورهای چین و تایلند ممکن است تخم، ﻻرو، پوپ و یا پشه بالغ وارد کشور شود و یا «آئدس آلبوپیکتوس بالغ» توسط هواپیما و یا کشتی به ایران منتقل و بهسرعت پخش شود. تقریبا از سال۹۸ ورود این پشه به ایران اتفاق افتاد. قبلا پشه آئدس از گونه دیگری شناسایی شده بود، اما اینگونه که تحت عنوان «آئدس اجپتی» است، از سال۹۸ همراه بار، مسافر و کاﻻی قاچاق به ایران وارد شد.»
این ویروس شناس توضیح میدهد که «گیاه ﻻکی بامبو یکی از زیستگاههای مورد علاقه پشه آئدس است. آبهای راکد، آب زیر گلدانها، آب انبارها و یا قایقهای کنار بنادر از دیگر زیستگاههای مناسب برای زندگی اینگونه از پشه است که برای جلوگیری از زیست و تکثیر اینگونه از پشه باید مراقبتهای ﻻزم انجام شود. با جلوگیری از دسترسی پشهها به زیستگاههای مناسب تخمگذاری با مدیریت و اصلاحات محیطی، دفع صحیح زبالههای جامد و حذف زیستگاههای مصنوعی که میتوانند آب را در خود نگه دارند، پوشاندن، تخلیه و تمیز کردن ظروف ذخیره آب خانگی بهصورت هفتگی و استفاده از حشرهکشهای مناسب در ظروف ذخیره آب در فضای باز میتوان از زادوولد پشهها جلوگیری کرد. فرقی که پشه آئدس با ماﻻریا دارد، این است که پشه ماﻻریا در زمان تخمریزی یک برکه پیدا میکند و در آنجا تخمریزی میکند، اما آئدس خیلی قانع است. در حدی که اگر یک قوطی کنسرو در طﺒیعت باز کنید و آن را رها کنید تا آب باران داخل آن جمع شود، پشه داخل قوطی تخمریزی میکند. یا اینکه رانندگان عادتشان است که ﻻستیکهای کهنه را پس از تعویض در جاده رها میکنند. اگر آب باران پس از بارندگی در ﻻستیک جمع شود، پشه آئدس تخمریزی میکند. یا حتی در آب راکد موجود در تشتک درب نوشابه-اگر در طبیعت وجود داشته باشد، پشه میتواند تخمریزی کند. این پشه برای تخمریزی به آب کمی نیاز دارد. گستردگی «آئدس اجپتی» محدود به مناطﻖ گرمسیری و نیمهگرمسیری است.
حال آن که «آئدس آلبوپیکتوس» در مناطﻖ گرمسیری، نیمهگرمسیری و معتدل دیده شده است. پشه «آئدس اجپتی» در روز میتواند۲۰ تا۵۰ نفر را نیش بزند، ولی «پشه آلبوپیکتوس» اینگونه نیست. ۱۰ تا۲۰ درصد از پشههای آئدس میتوانند به شکل عمودی این ویروس را به نسل بعدی خود از طریق تخم منتقل کنند. یعنی با گذشت زمان، ما پشههایی خواهیم داشت که بدون اینکه انسان بیماری را نیش بزنند از مادر خود این ویروس را دریافت میکنند. اما به هر روی گسترش این بیماری قابل پیشگیری است و میتوان با آگاهیهایی از تکثیر این پشه و همچنین از گزیدهشدن توسط آن جلوگیری کرد.»
فریب سودجویان را نخورید
اینروزها از یک سو برخی کارشناسان در مورد تب دنگی اغراق میکنند و از سوی دیگر، سودجویان با استفاده از نام این بیماری کسبوکار راه انداخته و به فروش انواع و اقسام مکملها و روغنها مشغول شدهاند که البته هیچکدام از آنها نه در جلوگیری از این بیماری تأثیر دارد و نه عاملی برای درمان آن به شمار میرود. علیرضا ناجی دراینباره بیان میکند: «اوج بحران همهگیری ویروس کرونا، توصیه برای استفاده از عسل و سیاهدانه و روغن بنفشه در صدر اخبار شبکههای اجتماعی بود، در حال حاضر هم تبلیغاتی در خصوص فروش ویتامینها و مکملها برای پیشگیری از بیماری تب دنگی، در فضای مجازی صورت گرفته که هیچگونه شواهد علمی متقن در مورد نقش مکملهای غذایی در پیشگیری و کنترل علائم بیماری تب دنگی تاکنون وجود نداشته و تبلیغات ارائهشده در این زمینه هیچگونه وجهه علمی ندارد. در مورد استفاده از روغنهای مختلف هم هیچ منبع علمی و مستنداتی وجود ندارد که اثربخشی آنها را تأیید کند. از سوی دیگر با کارشناسانی مواجهیم که تب دنگی را بزرگنمایی میکنند.
در هر صورت بازهم تأکید میکنم که تب دنگی یک بیماری و معضل بهداشتی بسیاری جدی و مهم است، اما معادل کووید ۱۹ نیست و از نظر علمی و ویروسشناسی هم آن وسعت را نخواهد داشت. نواحی جنوبی مانند سیستانوبلوچستان، بوشهر، هرمزگان و خوزستان به علت وجود پشه آئدس که شرایط را برای انتقال بیماری مساعد میکند در معرض خطر باﻻیی هستند. در خطه شمالی هم پشه آئدس از نوع آلبوپیکتوس در گیلان مشاهده شده است. گزارشهای اخیر نیز نشان میدهد که این پشه در نواحی غربی مازندران، اردبیل و گلستان هم دیده شده است. با توجه به این موﺿوع که امکان انتقال پشه وجود دارد؛ مناطﻖ مختلفی که شرایط مناسب برای تکثیر پشه دارند در خطرند. بیشتر پشههای آئدس بهخصوص اجپتی مربوط به مناطﻖ گرمسیری، نیمهگرمسیری و مرطوب هستند که امکان زادوولد و تخمگذاری در این شرایط را دارند. البته انواع دیگری پشه آئدس مانند آلبوپیکتوس و سایر آئدسهای دیگری که میتوانند باعث انتقال تب دنگی شوند، خصوصیات مختلفی دارند. آلبوپیکتوس نهتنها درنواحی گرمسیری و نیمهگرمسیری بلکه در نواحی معتدل و درجه حرارتهای پایین وجود دارد و سرما را نیز تحمل میکند، بنابراین امکان پخش شدن پشه در نقاط مختلف جغرافیایی کشور وجود دارد و راهکار مقابله با آن، کنترل جمعیت پشهها، ردیابی و پایش جمعیت پشه آئدس است.
از طرف دیگر باید بیماریابی صورت گیرد تا از نظر اپیدمیولوژی مشخص شود آیا این بیماری در داخل منتقل شده یا منشأ خارجی دارد و با رسیدگی به آن باعث قطع چرخه انتقال ویروس از انسان به پشه و آلوده شدن پشه و انتقال آن به سایر افراد دیگر شویم. چنانچه کنترلهای لازم در دستور کار نباشد، میتواند این معضل بهداشتی به نقطه نگران کنندهای برسد. بااینحال باتوجه به ماهیت ویروس و سرعت انتقال و فاصلهای که یک ویروس باید به فرد دیگری منتقل شود؛ دوره ویرمی که در فرد بهوجود میآورد به نسبت کوتاه است و شانس اینکه در دوره ویرمی پشه فرد آلوده را نیشزده و پس از هشت تا ۱۲ روز بتواند آن را به کس دیگری منتقل کند، کماست و این محدودیتها سناریوهای مربوط به کووید ۱۹ را برطرف میکند.»
دو واکسن برای محافظت در برابر عفونت دنگی
رئیس بخش ویروس شناسی ﺑیمارستان مسیح دانشوری در ارتباط ﺑا این سؤال که اکنون واکسنی برای پیشگیری از تب دنگی موجود است، تصریح میکند: «دو واکسن موجود هست، یکی دنگ واکسیا و دیگری هم فیو دنگا است. دنگ واکسیا در سال ۲۰۱۵ در دسترس قرار گرفت و محصول شرکت سنافی پاستور است. این واکسن برای استفاده در ایاﻻت متحده، اتحادیه اروپا و در برخی از کشورهای آسیایی و آمریکای ﻻتین تأیید شده است. این واکسن یک ویروس ضعیف شده است، برای افراد۶ تا ۴۵ساله یا۹تا۶۰سال مناسب است و در برابر هر چهار سروتیپ دنگی محافظت میکند. با توجه به نگرانیهای مربوط به افزایش حساسیت به بیماری وابسته به آنتی بادی این واکسن فقط باید به افرادیزده شود که قبلا به دنگی مبتلا شدهاند تا از آنها در برابر عفونت مجدد محافظت شود. این امر مستلزم انجام غربالگری تست آنتی بادی ﺿد دنگی قبل از واکسیناسیون برای عفونت قبلی ویروس دنگی است. فقط کسانی که آزمایششان مثبت است، باید واکسن را دریافت کنند. به دلیل نیاز به غربالگری قبل از واکسیناسیون، این واکسن به طور محدودتر مورد استفاده قرار میگیرد. این واکسن بهصورت زیر جلدی در سه دوز در فواصل سه ماهه تزریق میشود.
واکسن کیو دنگا نیز آزمایشهای بالینی را در سال۲۰۲۲ تکمیل کرد و در دسامبر ۲۰۲۲ برای استفاده در اتحادیه اروپا و توسط تعدادی از کشورهای دیگر ازجمله اندونزی و برزیل تأیید و بهصورت زیر جلدی در دو دوز به فاصله سه ماه تجویز میشود و معمولا برای پیشگیری از بیماری بین سنین ۶ تا ۱۶ سال تزریق میشود، اما در افراد بزرگسال که خارج از این دوره سنی هستند و دارای عوامل خطر مرتبط با افزایش ریسک بیماری هستند نیز تجویز کرد. این یک واکسن زنده ضعیف شده حاوی چهار سروتیپ ویروس دنگی است. سازمان جهانی بهداشت به کشورها توصیه میکند که این واکسن را در برنامههای معمول ایمنسازی خود در مکانهای جغرافیایی که شدت انتقال باﻻی دنگی یک مشکل بهداشت عمومی قابل توجه است، در نظر بگیرند. اگر در گروه سنی زیر ۹ سال ۶۰ درصد از افراد نسبت به ویروس دنگی آنتی بادی داشته باشند، یعنی آن منطقه شیوع بالایی دارد و باید واکسیناسیون صورت بگیرد و چنانچه پیک مراجعین افراد زیر ۱۶ سال به بیمارستان افزایش یابد، میتواند بهعنوان شاخص انتقال بالای تب دنگی درنظر گرفته شده و در این مناطق هم باید واکسن تزریق شود.
بسیاری از کشورها ممکن است توزیع جغرافیایی ناهمگونی از شدت انتقال دنگی داشته باشند و میتوانند مناطﻖ جغرافیایی خاصی را بهصورت هدفمند در نظر بگیرند. طبیعتا کشور ما با این موضوع فاصله دارد ولی در هر صورت باید مطالعات مربوط به این موضوع انجام شود. در حال حاضر یکسری مناطق ما در خطرند و به نظر میرسد که اینگونه مطالعات در آنها مهم باشد اگر با پایش شواهد اپیدمیولوژیک به این نتیجه دست یابیم که واکسیناسیون نیاز است مطمئنا در درجه اول باید از مبادی خارجی و واکسنهای موجود استفاده شود. باتوجه به وضعیت بیماری و نیاز کشور باید مشخص شود آیا تولید واکسن نیاز است یا خیر و بعد برنامهریزیهای مناسب صورت گیرد..»
ناجی خاطرنشان میکند: «تولید واکسن یک پروسه طوﻻنی مدت است تا اطمینان از اثر بخشی آن حاصل شود و ممکن است چندین سال طول بکشد؛ لذا در صورت نیاز ابتدا باید به فکر استفاده از واکسنهای موجود بود تا در صورت امکان به تولید واکسن قدم نهاد. امیدوارم تسهیلات و بسترهای ﻻزم در خصوص تولید واکسن درپلتفرمهای مختلف گستردهتر شود تا نهتنها در مورد این بیماری بلکه سایر بیماریها هم بتوان قدمهایی را برداشت.»
- لطفا از نوشتن با حروف لاتین (فینگلیش) خودداری نمایید.
- از ارسال دیدگاه های نا مرتبط با متن خبر، تکرار نظر دیگران، توهین به سایر کاربران و ارسال متن های طولانی خودداری نمایید.
- لطفا نظرات بدون بی احترامی، افترا و توهین به مسئولان، اقلیت ها، قومیت ها و ... باشد و به طور کلی مغایرتی با اصول اخلاقی و قوانین کشور نداشته باشد.
- در غیر این صورت، «نگارمگ » مطلب مورد نظر را رد یا بنا به تشخیص خود با ممیزی منتشر خواهد کرد.
- آخرین اخبار
- محبوب
- برچسب های داغ
- جزئیات تکاندهنده و تحقیقات جاری| آیا هالک هوگان به قتل رسیده است؟ دخترش بار دیگر جنجالی بر سر مرگ او به پا کرده است
- عشق به یک زن اوکراینی باعث شد یک لهستانی به مزدوری در کنار کییف تبدیل شود
- فیلم| چین: یک چاقوی ۱۵ سانتیمتری از سر یک دختر ۳ ساله خارج شد
- نوستالژی کلید دوستیهای مادامالعمر است
- عکس| آنتونی بلینکن، وزیر امور خارجه سابق آمریکا، از ساحل خصوصیاش بیرون انداخته شد
- آیا افراد دیابتی میتوانند هندوانه و طالبی بخورند؟
- روشی غیرمعمول برای سریعتر به خواب رفتن کشف شد
- عکس| لامین یامال با حضور در کنار نامزد جدیدش آرژانتینیاش دوباره جنجال به پا کرد
- خطرات کار در شیفت شب برای زنان مشخص شد
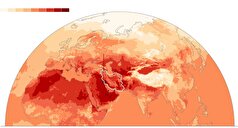
- کمبود آب و آتشسوزی جنگلها: چالشهای شدید اقلیمی پیش روی اروپا و خاورمیانه
- پیادهروی یا دوچرخهسواری: کدام برای سوزاندن کالری بهتر است؟
- همسر اردوغان از ملانیا ترامپ خواست به کودکان غزه همان توجهی را داشته باشد که به کودکان اوکراینی دارد
- عکسها| دولت آلمان درهای خود را به روی شهروندان باز میکند تا از نزدیک با فعالیتهایش آشنا شوند
- ترامپ چند وقت یکبار با همسرش ارتباط برقرار میکند
- دانشمندان تایید کردند که خنده سلامت را بهبود میبخشد
- تماشای طولانی مدت تلویزیون، شانس سلامت در دوران پیری را کاهش میدهد
- دست خط و امضای ترامپ چه چیزهایی را در مورد شخصیت او فاش میکند؟ یک روانشناس و متخصص پاسخ میدهد!
- عکس| کبودی جدید روی دست راست ترامپ، گمانهزنیهای تازهای را در مورد سلامتی او برانگیخته است
- فیلم| انفجار و آتشسوزی مهیب در یک کارخانه روغنسازی در آمریکا
- «این نماد ازدواج نیست» حلقه نامزدی جورجینا با رونالدو دوباره جنجال به پا کرد
- خطر برخورد سیارک «۲۰۲۴ YR ۴» با زمین به صفر رسید!
- فعالیت مغزی تبدیل به متن میشوند!
- افراد بسیار حساس در معرض مشکلات سلامت روان!
- تابستان چه تاثیری بر عملکرد پوست و مو دارد؟
- غذاهای پرفیبر را بشناسید!
- علائم مه مغزی را اینگونه مهار کنید!
- التهاب را چگونه درمان کنیم؟
- بیماریهای قلبی عروقی بیشتر در زنان رخ میدهد یا مردان؟
- ویتامینی میتواند مانع بروز دیابت نوع ۲ شود؟
- آشنایی با پروتئینهای گیاهی!
- نخستین تست موبایلی تشخیص دیابت نوع دو ساخته شد!
- «خستگی هشدار» چیست؟ چه پیامدهایی دارد؟
- دیپسیک با تراشههای بومی نسل جدید چین ارتقا مییابد!
- هوش مصنوعی در تشخیص سرطان قهار میشود!
- لکهای سفید بر فراز آتشفشان خاموش Emi Koussi! کشف جدید در صحرای بزرگ آفریقا!
- نخستین مهارت راه رفتن روی درختها شکل گرفت!
- فناوریهای هوش مصنوعی دشمن بزرگ سایتهای خبری!
- چرا رژیم غذایی مدیترانهای بهترین است؟
- ترکیب شیر مادران در طول شبانهروز تغییر میکند!
- مولکولهای غیرممکن بردت ساخته شدند!
- شکل دهی قرنیه با جریانهای الکتریکی!
- مصرف همزمان چند دارو خطر آسیب کلیوی دارد!
- وقتی عروسهای دریایی به کاوشگرهای زنده تبدیل میشوند!
- کاهش فعلی سهام شرکتهای فعال در حوزه فن آوری چه علتی دارد؟
- وزن تاثیری بر منع مصرف مکمل در دوران بارداری دارد؟
- داروهای چاقی چقدر بر این بیماری تاثیر دارند؟
- زنگ خطر نزدیک بینی در بین دانش آموزان شهری!
- در آرایشگاههای زنانه تزریق دگزامتازون ممنوع!
- رژیم غذایی مدیترانهای واقعا برای سلامتی تاثیر دارد؟
- بوی بد دهان خبر از تجمع باکتریها و قارچها میدهد!
- دردهای زانو و مشکلات حرکتی را اینگونه برطرف کنید!
- برای پیشگیری از گرمازدگی سراغ این میوهها و سبزیها بروید!
- برای شستوشوی بینی از آب شیر میتوان استفاده کرد؟
- رسانههای اجتماعی یا تماشای تلویزیون سلامت قلب کودکان را هدف میگیرد!
- تب ابتلا به بیماری تب دنگی دوباره داغ شد!
- بررسی خواص گریپفروت برای هیدراته نگه داشتن بدن
- کوه اورست منبع الهام کشف درمان برای پارکینسون!
- نخستین نشانههای بروز آلزایمر!
- کمتر آب نوشیدن سطح استرس شما را بالا میبرد!
- زنان باردار چاق میتوانند ویتامین D مصرف کنند؟
- پیادهروی طولانیمدت برای مادران باردار خطر دارد!
- واکسنها چگونه بر بدن انسان تاثیر میگذارند؟
- زائران مشهد به این نکات دارویی نیاز دارند!
- چگونه میتوان از التهاب لثه جلوگیری کرد؟
- برای به تاخیر انداختن عوارض پیری چه میتوان کرد؟
- مکملهای کاهش وزن خطری هستند؟
- سن بروز سکتههای مغزی در جامعه رو به کاهش است!
- مفاهیم مربوط به حریم خصوصی بدن را چگونه به فرزندان بیاموزیم؟
- بیماریهای کلیه در کودکان چه نشانهای دارند؟
- شایعترین علت عارضه گرفتگی عضلانی!
- عرق بیشتر، نشانه چربی سوزی بیشتر است؟
- دمنوشها هم میتوانند با داروهای پرمصرف تداخل داشته باشند!
- سرماخوردگی چشمی شایع چگونه منتقل میشود؟
- چه کسانی در معرض خطر کمبود ویتامین D قرار دارند؟
- معرفی تستهای ساده برای ارزیابی سلامتی!
- آشنایی با چند سبزی مفید برای سلامتی!
- چرا پیری در افراد مختلف متفاوت است؟
- معرفی علائم سکته گرمایی!
- هشدار ساده از ساعت هوشمند که جان انسان را نجات میدهد!
- کشف نخستین منظومه سهتایی سیاهچالهای در کیهان!
- وین رونی: ماموران امنیتی وقتی به لبران نزدیک شدم، من را با یک هوادار اشتباه گرفتند
- خواننده ژاپنی به خاطر درخواست از مترجم برای بردنش به دستشویی محکوم شد
- بازیگر زن مشهور به دلیل افسردگی مجبور به جن گیری شد
- روما زور راز خوشبختی خانواده را فاش میکند
- سیابیتووا گفت چه نوع زنانی را نباید به همسری گرفت: "سقراط هشدار داد"
- کیتی پری در کنسرت دچار برق گرفتگی شد
- لیل پامپ، رپر آمریکایی، تصادف کرد و به خدا ایمان آورد
- زویی کراویتز به خاطر مار، حمام تیلور سویفت را بهم ریخت
- پسر بکهام در دومین عروسیاش به والدینش توهین کرد
- عکس: زلاتان ابراهیموویچ به حمزات چیمایف به خاطر کسب عنوان قهرمانی در UFC ۳۱۹ تبریک گفت
- «باید دربارهاش از او بپرسی»| نظرات خندهداری که پس از اعلام نامزدی کریستیانو رونالدو و جورجینا رودریگز به آنها داده شد
- اما استون توضیح میدهد که کدام دوره از زندگیاش را خاص میداند
- الکس فرگوسن افسانهای پاسخ داد که اگر مسی در دهه ۱۹۵۰ بازی میکرد، چه اتفاقی برایش میافتاد
- پس از کریستیانو رونالدو، لواندوفسکی حمله به توپ طلا را آغاز کرد
- «او ما را خنداند»| خداحافظی محمد صلاح با ستاره جدید الهلال + عکس
- بازیکن منچسترسیتی: تشویق لیورپول نوعی ریاکاری است
- میکو رانتانن ستاره دالاس با آرسن ونگر عکس میگیرد
- قهرمان فوتبال هلند به جرم قاچاق مواد مخدر به هفت سال زندان محکوم شد
- ممکن است دختر آنا وینتور، بازیگر مشهور، جای او را در مجله ووگ بگیرد
- هنرمند مصری به اتهام قتل شوهرش و فروش اعضای بدن او محاکمه میشود؟
- همسر هافبک اسپارتاک از تلاش برای سرقت در پاریس در نزدیکی برج ایفل خبر داد
- همسر سابق بازیکن اسپارتاک در شبکههای اجتماعی از او انتقاد کرد: «او ما را در خیابان رها کرد»
- عکس| دخیا پیش از بازی فیورنتینا و منچستریونایتد با الکس فرگوسن دیدار کرد
- رونالدوی ۴۰ ساله آمادگی جسمانی فعلی خود را نشان میدهد
- کایلی جنر نشان داد که در کودکی چه شکلی بوده است
- تیم رپر دیدی در مورد عفو این نوازنده با دولت ریاست جمهوری ایالات متحده گفتوگو کرد
- سون هیونگ مین ۵ فوتبالیست مورد علاقهاش را معرفی کرد| ۴ برنده توپ طلا معرفی شدند
- شاهزاده هری درباره دعوایی که در آن «بینی شاهزاده اندرو را شکست» صحبت میکند
- جونگمن، ستاره سریال «من و پادشاه»، به جرم تجاوز و خفگی به زندان افتاد
- "من میتوانم با هزینه او زندگی کنم": عروس جوان لپس بعد از عروسی نقشه میکشد
- بلا حدید و هیلی بیبر قسم میخورند که: حقیقت در مورد مکمل "جادویی" که زیبایی و سلامت را افزایش میدهد چیست؟
- جاستین و هیلی بیبر در بحبوحه شایعات طلاق، میخواهند فرزند دوم داشته باشند
- «او مدام همسرم را فاحشه خطاب میکرد»: ریووا درباره باجگیری از مادرش
- عکس| یورگن کلوپ با ستارههای سابق NBA، دیرک نوویتسکی و استیو نش، پدل بازی کرد
- مشخص شد بردلی کوپر چه زمانی از جیجی حدید خواستگاری خواهد کرد
- کارگردان، وینونا رایدر را گیر انداخت و تهدید کرد که حرفهاش را خراب خواهد کرد
- جنیفر لوپز در تولد ۵۶ سالگیاش عکسی از دوران کودکیاش به همراه کیک منتشر کرد
- رسوایی جنسی جدیدی گریبان مائورو ایکاردی را گرفته است
- شوچنکو، اسطوره تیم ملی اوکراین، با قهرمان مطلق بوکس جهان، اوسیک، دیدار کرد
- حادثه تکان دهنده: مبارز MMA در دعوا با دختر، یک چشم خود را از دست داد
- «با کت و شلوار سفید. ۲۳ سال پیش...» ریو فردیناند در مورد امضای قرارداد با منچستر یونایتد
- هالند عکسی از تعطیلاتش را برای جشن تولدش منتشر کرد: «در نیمه راه ۵۰ سالگی!»
- قهرمان جهان روسیه درباره افسردگی پس از زایمان صحبت میکند
- راموس به واسکز که پس از ۱۰ سال رئال مادرید را ترک کرد، گفت: «به زودی میبینمت»
- انس جابر برای «کشف دوباره شادی زندگی»، بازنشستگی خود را از تنیس اعلام کرد
- La Nacion: الکسیس سانچز با مدل روسی رابطه برقرار کرد
- مسی جزئیات درگیری با رابرت لواندوفسکی در سال ۲۰۲۱ را فاش کرد
- سوفی ترنر رابطهاش را با نامزد سابقش از سر میگیرد
- النا دودینا درباره بارداری در ۳۶ سالگی: «شرمآور بود که هیچکس متوجه نشد»
- جنیفر آنیستون مظنون به داشتن رابطه جدید با یک هیپنوتراپیست است
- کایلی جنر به همراه تیموتی شالامی در تعطیلات در ایتالیا دیده شدند
- عکس| گروه اوئیسیز در اولین کنسرت خود پس از ۱۶ سال، به دیوگو ژوتا ادای احترام کردند
- دختر ۱۱ ساله تیماتی میخواهد مادر جوانی شود
- پس از یک "خیانت احتمالی"، نامزد فرمین لوپز، ستاره بارسلونا، عکسی از خودشان با هم منتشر کرد
- تیلور سویفت با پیراهنی به ارزش ۴۰۰۰ روبل در ملاء عام ظاهر شد
- عکس| واکنش پدی پیمبلت، مبارز UFC، به مرگ فوتبالیست دیوگو ژوتا
- زارع: ما زیر بار زور و تسلیم نمیرویم
- گلر مس رفسنجان: جنگ تمام میشود، اما وطن فروشها فراموش نمیشوند
- «من بیدفاع رها شده بودم»: بدلکار از کوین کاستنر شکایت کرد
- در دو کلمه| کریستیانو رونالدو باشگاه مادرش را غافلگیر کرد + عکس
- حمایت بانکها از بازار سرمایه از فردا اجرا میشود
- بورس سقوط کرده در دولت روحانی چگونه در دولت شهید رئیسی احیا شد؟
- درمان بورسی پزشکیان از زبان عبده
- جذب سرمایه ۷ همتی از بازار بورس دانشبنیانها
- وعده عناب بورسی واقعیتر شد
- چهارمین روز نزولی بازار در غیاب نیروهای صعودی
- انتخابات و دامنه نوسان مهمترین دلیل رکود فعلی بورس
- بورس با ۴ مصوبه دولت برای حمایت از بازار سهام سبزپوش میشود؟
- ۳ دلیل پایین بودن ارزش معاملات خرد در بورس
- معافیتهای مالیاتی بازار سرمایه باید استمرار پیدا کند
- بورس این روزها تحت تأثیر تداوم نرخ اخزای بالای ۳۵ درصد
- رشد شاخصهای بورس با کف سازی تکنیکال
- کاهش دامنه نوسان هم علاج بورس نزولی نبود
- سایه تامین مالی دولت بر سر بورس سنگینی میکند
- کاهش بی سابقه حجم معاملات سهام در بورسهای جهانی
- رشد شاخصهای بورس با کمک بانکیها و اعلام نرخ تسعیر ارز
- حمله به سفیر روسیه در لهستان
- معرفی سری گوشیهای Redmi K ۵۰ قبل از رونمایی رسمی
- غفوری: فکر کردن به قهرمانی از الان، سادهلوحانه است
- کاهش ۱۰ درصدی تولید هوندا در دو کارخانه
- سومین نشست دستمزد، باز هم بدون نتیجه
- لغو بلیت فروشی عمومی المپیک زمستانی چین
- گرامیداشت قربانیان هواپیمای اوکراینی در دانشگاه تورنتو
- ادامه چانهزنی چهارگانه در وین
- صرفهجویی ۱.۶ میلیارد دلاری کمیته برگزاری المپیک و پارالمپیک توکیو
- محبوبترین رشته المپیک توکیو مشخص شد
- اعلام هزینه میزبانی توکیو از المپیک و پارالمپیک ۲۰۲۰،
- آذرتاج: هیات اقتصادی جمهوری آذربایجان به ایران میرود
- بررسی عملکرد ایران در المپیک؛ جایگاه چهارمی در آسیا
- پایان وضعیت اضطراری در کشور میزبان المپیک ۲۰۲۰
- مراحل ساده برای پاک و تمیز کردن ایمن گوشی
- فیلم| برآمدگی غولپیکری که از خورشید جدا میشود
- میلیاردر سوئدی به اسرائیل حمله کرد: شما قوم برگزیده خدا نیستید و مانند بندگان شیطان عمل میکنید
- بدشکلی ناخن: علل شایع، درمان و روشهای پیشگیری
- کارشناسان میگویند چگونه یک کمد لباس تابستانی راحت ایجاد کنیم
- «ساخته شده با عشق» ... از ایران تا مادیرا، هدیه ویژه برای کریستیانو رونالدو+ عکس و ویدئو
- «مگس شانس» ... یک تصادف عجیب باعث شد یک گلفباز نزدیک به یک میلیون دلار برنده شود + ویدئو
- مارهایی که حتی پس از مرگ هم زهر خود را آزاد میکنند!
- روغن خردل: راز طعم دلپذیر و فواید سلامتی
- علائمی که ممکن است نشان دهنده آسم باشند
- سندرم پای بیقرار با ۱۴۰ «نقطه داغ» در ژنوم مرتبط است
- اشتباه اصلی در درمان آسم
- دانشمندان علت احتمالی لکنت زبان در مغز را شناسایی کردند
- چرا دندان قروچه در خواب اتفاق میافتد؟
- کورکومین پتانسیل مبارزه با بیماریهای نورودژنراتیو را نشان میدهد
- پچ میکرونیدل نوید رشد مجدد مو را میدهد
- سلولهای هوشمند پوست برای تسهیل بهبودی، خود را با شکل زخم وفق میدهند!
- فعالیت بدنی خطر ابتلا به اختلال شناختی را در بیماران مبتلا به فشار خون بالا کاهش میدهد
- کشف آنتیبیوتیک انقلابی که باکتریهای «خوب» را از بین نمیبرد
- دانشمندان شاخصهای غیربدیهی، اما بسیار مهم سلامت را شناسایی کردهاند
- دانشمندان جهشهایی را که باعث بیماری آلزایمر میشوند، نقشهبرداری کردند
- چگونه استرس بیصدا به قلب شما حمله میکند! نکاتی برای جلوگیری از خطرات
- درمان امیدوارکننده برای آسیب کبدی ناشی از یک مسکن رایج
- محققان انگلیسی روشی ایمن برای تمیز کردن جرم گوش ابداع کردند
- اهمیت کنترل میزان غذایی که میخوریم
- دانشمندان نقش مهم لوبیا را در بهبود کیفیت رژیم غذایی کشف کردهاند
- بیخوابی مزمن با غذاهای فوق فرآوریشده مرتبط است
- دانشمندان اولین ایمپلنت جمجمه جهان را از پلاستیک شفاف ساختند
- اندازه مردمک چشم، شاخص کلیدی خستگی شناختی است
- مطالعه کانادایی: مصرف زیاد نمک باعث آنسفالیت و افزایش فشار خون میشود
- یک گونه ژنتیکی نادر، مغز را در برابر بیماری آلزایمر محافظت میکند
- توت فرنگی، کلم بروکلی و انار میتوانند طول عمر را افزایش دهند
- روسیه داروی ضد سرطانی مبتنی بر فلز هوشمند تولید میکند
- الماسها راههای جدیدی را برای تشخیص سرطان با دقتی بیسابقه باز میکنند
- مطالعه، افسانههای روغن نارگیل و کاهش وزن را رد میکند
- ترکیه: دانشمندان در مورد آلودگی آب در سواحل آلانیا هشدار دادند
- هشدار فوری: فروپاشی «فاجعهبار» یخها، شهرهای جهان را به زیر آب تهدید میکند
- شمارش سلولهای رنگآمیزیشده، ارزیابی اثربخشی داروهای سرطان را بهبود میبخشد
- دکتر پاولووا: تمرینات شدید میتواند منجر به افزایش وزن شود
- اخبار داغ
- ورزشی
- پربیننده
- پربحث
- بریتانیا در بحبوحه اعتراضات به محل اقامت مهاجران در هتل، روند رسیدگی به درخواست پناهندگی را تسریع میکند
- هشدار پزشکان درباره خطرات رژیم غذایی مبتنی بر گروه خونی
- معاون رئیس جمهور آمریکا موضع واشنگتن در مورد اعزام نیرو به اوکراین را روشن کرد
- سیمئونه از شروع ناامیدکننده اتلتیکو مادرید در لالیگا به تلخی صحبت میکند
- لاوروف، انبیسی را به طرح اتهامات بدون مدرک علیه روسیه متهم کرد
- مولکولهایی با خواص جوانسازی در خون انسان یافت شدند
- وزیر دفاع مصر از نیروهای منطقه نظامی غربی خواست تا در حالت آمادهباش رزمی باشند
- پزشک میگوید مصرف چه مقدار فیبر در روز بیخطر است
- مجرمان در انگلستان و ولز با ممنوعیت ورود به میخانهها و کنسرتها روبهرو هستند
- کارشناس فاش میکند که چگونه ایالات متحده میتواند با یک تصمیم، توافقهای حاصل شده با روسیه را لغو کند
- پزشکان درباره خطرات دوش آب گرم هشدار دادند
- شمیگال: اوکراین و سوئد برای تولید مشترک تجهیزات نظامی توافق کردند
- یک مددکار اجتماعی فاش میکند که در الجزایر ۳ میلیون معتاد وجود دارد!
- لاوروف در پاسخ به سخنان مکرون، پوتین را شکارچی در دروازههای اروپا خواند
- دانشمندان روشی غیرمعمول برای "از بین بردن" لختههای خون پیدا کردهاند
- مجله: برتری سایبری روسیه، پدافند هوایی اوکراین را گیج کرده و تلفات انسانی عظیمی را آشکار ساخته است
- روزنامه ترکیهای: پوتین در مواجهه با موضع سختگیرانه زلنسکی، انعطافپذیری دیپلماتیک نشان میدهد
- شبکه عصبی در هنگ کنگ برای تشخیص زودهنگام سرطان سینه توسعه داده شد
- ترامپ به مناسبت روز استقلال اوکراین نامهای به زلنسکی فرستاد
- کتابی پس از ۸۲ سال به کتابخانه آمریکا بازگردانده شد
- یک رسوایی مالی جهان عرب را لرزاند: بانک اچاسبیسی حسابهای ۱۰۰۰ ثروتمند خاورمیانهای، از جمله مصریها را بست
- سیانان: دانشمندان روشهایی را برای مبارزه با شوره سر فهرست کردهاند
- یک مقام امنیتی سابق اوکراین اطلاعات مهمی درباره مظنون خرابکاری در خط لوله نورد استریم فاش کرد
- روسیه واردات کامپیوتر از چین را کاهش میدهد
- پزشکان چگونه به سرعت بخیههای پاره شده را در داخل شکم پیدا کنند
- نیوزویک: آمریکا هواپیمایی را برای کنترل زیردریاییهای هستهای به گرینلند فرستاد
- فلیک از درگیر شدن در انتقادات داوری و اظهار نظر در مورد عملکرد لوانته خودداری میکند
- دو کشور اروپایی خرید سامانههای دفاع هوایی پاتریوت برای کیف را تأمین مالی میکنند
- روسها راهی برای کاهش ترس دانشآموزان از ریاضیات ارائه داده است
- اعراب به نامزدی ترامپ برای جایزه صلح نوبل اعتراض کردند
- زلنسکی گفت که اوکراین «مجبور به شرمساری نخواهد شد»
- یک هلیکوپتر امداد و نجات در کوه پوبدا فرود اضطراری سختی انجام میدهد
- «هر لحظه ممکن است سقوط کنید»: قله پوبدا، جایی که یک کوهنورد گیر افتاد، خطرناک نامیده شد
- تحلیلگر، استراتژی آمریکا علیه ونزوئلا را اشتباه خواند
- وال استریت ژورنال: دولت ترامپ فروش موشکهای دوربرد به اوکراین را تأیید کرد
- وبسایت آمریکایی: به دلیل اس-۴۰۰، دولت ترامپ دوباره با پیوستن ترکیه به برنامه جنگندههای اف-۳۵ مخالفت میکند
- رسانهها: آمریکا فروش موشکهایی با برد تا ۴۵۰ کیلومتر به اوکراین را تأیید کرد
- رئیس جمهور فنلاند: صبر ترامپ در مورد حل و فصل بحران اوکراین رو به پایان است
- بریتانیا میتواند بحران ۱۹۷۶ را تکرار کند و از صندوق بینالمللی پول وام بگیرد
- روشی برای تشخیص علائم سرطان سالها قبل از تشخیص پیدا شده است
- یونهاپ: حدود ۳۰ سرباز کره شمالی از مرز عبور کرده و وارد کره جنوبی شدند
- تحریم جشنواره موسیقی در بریتانیا پس از آنکه از برافراشتن پرچم فلسطین توسط یک گروه موسیقی جلوگیری شد
- رئیس جمهور ونزوئلا از آغاز بسیج عمومی در واکنش به اقدامات آمریکا حمایت کرد
- ترامپ تصمیم به اعزام پرسنل نظامی به شیکاگو گرفت
- مکرون و رامافوسا درباره بحران اوکراین و اوضاع خاورمیانه گفتوگو کردند
- مبلغی که روسها امسال برای خرید لبوبو هزینه کردهاند، مشخص شده است
- سودان: افزایش قیمت نان، درخواستها برای تحریم خرید را برانگیخت
- هند با ۵ شرکت غولپیکر و ۵۰ پرتاب سالانه، خود را برای فتح فضا آماده میکند!
- آمریکا سطح جرم و جنایت در واشنگتن را پس از دستورات ترامپ ارزیابی کرد
- ویژگی خاص مغز افراد با هوش بالا نامگذاری شده است
- سودان: دهها نفر بر اثر سوءتغذیه در ایالت کردفان جنوبی جان باختند
- عامل خطر جدید سرطان خون کشف شد
- رسانههای ژاپنی از زخمی شدن ۱۸ نفر در حادثه گازگرفتگی در مرکز خرید توکیو خبر دادند
- بیخانمانها در ساحل یونان: سفر غمانگیز «وکیل آلمانی به سوی ستارگان»
- آمریکا ۱۷۰۰ نیروی گارد ملی را برای مبارزه با مهاجران غیرقانونی بسیج کرد
- دانشمندان از افزایش بیسابقه بیماریهای خطرناک مفصلی ابراز نگرانی کردند
- استاب درباره روابط از سر گرفته شده فنلاند با روسیه پس از پایان عملیات ویژه نظامی صحبت میکند
- دانشمندان انتظار دارند آتشفشان آکسیال قبل از پایان امسال فوران کند
- خبرگزاری ARD: خرابکاران حداقل چهار بمب در خط لوله نورد استریم کار گذاشتند
- جزئیات جدیدی درباره متهمان پرونده بمبگذاری «نورث استریم» فاش شد
- رسانهها از خرابکارانی که خط لوله نورد استریم را منفجر کردند، خبر دادند
- سودان بار دیگر امارات متحده عربی را به استخدام مزدوران کلمبیایی برای جنگ در الفاشر متهم کرد
- وزارت امور خارجه اوکراین: پیشنویس ضمانتهای امنیتی ممکن است هفته آینده آماده شود
- آلمان نقش یک اوکراینی دستگیر شده در بمبگذاری نورد استریم را فاش کرد
- کمیته استیناف با جریمههای سنگین، الهلال را شوکه کرد
- دانشمندان راهی برای جایگزینی دردناکترین روش تشخیصی در پزشکی پیدا کردهاند
- اقدام لیبی برای انجام اکتشافات فراساحلی با شرکتهای ترکیهای، سوالاتی را در پارلمان اروپا برانگیخته است
- کارشناس سیاسی: اجلاس آتی در چین لحظهای تعیینکننده برای اوکراین است
- امدادگران هنوز دو ایرانی را که در نزدیکی قله پوبدا مفقود شده بودند، پیدا نکردند
- به خاطر رونالدو| بحران داوری در انتظار النصر و الاهلی قبل از فینال سوپرجام است
- اوکراین از «فشار شدید» ترامپ میترسد
- ترکیب ضد کنه در چربی پوست الاغ یافت شد
- یک بودایی برجسته درباره تصمیم برکناری یک راهب ارشد چینی به دلیل رسوایی جنسی اظهار نظر کرد
- دو روش غیرمنتظره برای محافظت از دندانها در برابر التهاب شناسایی شد
- کمیته انضباطی در آستانه فینال سوپرجام عربستان، ستارهای از باشگاه النصر را جریمه کرد
- پوتین: برخلاف اروپای غربی، روسیه زندگی بدون حاکمیت را نخواهد پذیرفت
- مرد روسی هنگام خرید سیب زمینی تمام پس اندازش را از دست داد
- الکل سیستم دفاعی مغز را در زنان بیشتر از مردان مختل میکند
- شریک اپستین روایت جدیدی از قتل او ارائه میدهد و از اقدامات ترامپ در دوره دوم ریاست جمهوریاش تمجید میکند
- سفارت روسیه در بلژیک: اظهارات دبیرکل ناتو تلاشی برای تضعیف تفاهمات اجلاس آلاسکا است
- لوانته قراردادش را تمدید کرد
- اسکیرا: هافبک منچسترسیتی میتواند دوران حرفهای خود را در بهترین باشگاه آلمانی ادامه دهد
- دی ماریا: رویای بازی کردن برای روساریو سنترال را هر هفته داشتم
- کاخ سفید دو موضوع اصلی را برای حل و فصل در اوکراین تعیین کرده است
- رسانههای ایتالیایی: بایر سعی کرد بونیفاس را با دووبیک به رم معاوضه کند، اما این پیشنهاد رد شد
- هوگو گیلامون تیم را انتخاب میکند
- رئال سوسیداد میخواهد در ویارئال ماهیگیری کند
- منچستریونایتد در حال پیشرفت در جذب یک بازیکن است... و آموریم هیچ احتمالی را رد نمیکند!
- موندو دپورتیوو کریستنسن تمرینات بارسلونا را به دلیل بیماری از دست داد
- OK Diario: آنچلوتی برنامهای برای دعوت از رودریگو برای بازیهای مقابل شیلی و بولیوی ندارد
- رئال سوسیداد شانس بازی زاخاریان در بازی لالیگا مقابل اسپانیول را ارزیابی میکند
- درها را برای دنیس سوارز باز کنید
- میلان به دنبال یک مهاجم دیگر است!
- امضای قراردادی که ژابی آلونسو آرزویش را دارد
- رومانو: تاتنهام آماده است تا برای جذب ساویو، بیش از ۷۰ میلیون یورو به منچسترسیتی پیشنهاد دهد
- ایوان تارانوف: اسپرتسیان با رد پیشنهاد ساوتهمپتون چیزی را از دست نخواهد داد
- زنیت به اطلاعات مربوط به انتقال نینو به واسکو دو گاما پاسخ داد
- بایر لورکوزن قرارداد خرید بازیکنی به ارزش بیش از ۳۰ میلیون یورو را نهایی کرد
- پپ گواردیولا هزینههای منچسترسیتی را مسخره کرد
- درهای آندری سانتوس به رویش بسته شده است
- استوائو به جوانترین بازیکن چلسی تبدیل شد که در لیگ برتر پاس گل میدهد
- هاتر، سرمربی موناکو، گفت که در حال حاضر بازیکنان زیادی در تیم حضور دارند
- مارکا: آلونسو قصد ندارد وینیسیوس را از ترکیب اصلی کنار بگذارد، اما انتظار بیشتری از او دارد
- نگرانی با وینیسیوس جونیور افزایش مییابد
- مارک کوکورلا آینده خود را تایید کرد
- مدافع جدیدی که دپورتیوو آلاوز دنبال میکند
- روزنامه سان: مورینیو یا پوستکوگلو میتوانند جانشین اسپیریتو سانتو در ناتینگهام فارست شوند
- خاچاطوریان، روزنامهنگار، میگوید اتلتیکو مادرید علاقهای به اسپرتسیان ندارد
- کوچوک: گالاتاسرای اگر کوئستا ۱۵ بازی برای اسپارتاک انجام دهد ۲ میلیون یورو دریافت میکند
- رونی باردغجی زنگ خطر را به صدا درآورد
- اورتون یک قرارداد نجومی امضا کرد
- در خانه الکساندر سورلوث کوبیده شد
- واکر در مورد خروج از سیتی: من به چیزی متهم نشدم، اما احساس گناه میکردم
- رودری، برنده توپ طلا، پیشبینی میکند چه کسی میتواند قهرمان مسابقات تنیس آزاد آمریکا ۲۰۲۵ شود
- لاوروف گفت زلنسکی هنگام صحبت در مورد دیدار با پوتین «لجاجت» نشان داد
- فنرباغچه مدافع وستهام را به صورت قرضی با حق خرید به خدمت گرفت
- در حال حاضر جایگزینی برای نونو در ناتینگهام فارست وجود دارد
- تمدید قرارداد باشگاه فوتبال بارسلونا در هالهای از ابهام
- بمب خبری در پرتغال! بزرگترین جواهر آن، نزدیک عربستان
- واکر در مورد انتقاد لینکر: من شش قهرمانی لیگ برتر دارم، شما چند تا دارید؟
- آیا ژابی آلونسو روی وینیسیوس حساب میکند یا خیر
- ژابی آلونسو در پاسخ به این سوال که آیا تعداد گلهایی که امباپه باید بزند را تعیین کرده است یا خیر، گفت
- نیک ولتمید اولتیماتوم میدهد
- اسپانیول میخواهد یکی دیگر از آشنایان قدیمی خود را بازیابد
- لیگ برتر توسط جولیان آلوارز تهدید میشود
- رومانو: هویلوند میخواهد در صورت کسب فرصت بازی در منچستریونایتد بماند
- بنفیکا ممکن است یکی از ستارههای اصلی تیم ملی اوکراین را به خدمت بگیرد
- ۸۰ میلیون: قرارداد رودریگو دوباره فعال شد
- خیرونا انتقالش را تایید کرد
- ژابی آلونسو: «همیشه باید آماده بود»
- کین، ستاره بایرن، درباره پیروزی ۶-۰ مقابل لایپزیگ اظهار نظر کرد
- واکنش مانتوان به اخبار مربوط به علاقه باشگاههای برزیلی
- ماتوی سافونوف عکسی از کیک تولدش را به همراه خانوادهاش نشان داد
- پاری سن ژرمن به کولو موآنی سخت میگیرد
- پایان تلخ برای الکسیس سانچز در اودینزه
- چلسی میخواهد یک معامله مبادله پیچیده را امتحان کند
- گواردیولا، سرمربی منچسترسیتی، درباره شکست مقابل تاتنهام صحبت کرد
- میکل آرتتا در مورد انتقال ایز به آرسنال اظهار نظر کرد
- زابارنی در جریان خداحافظی دوناروما از سافونوف جدا شد
- کیمیش، هافبک بایرن، شروع تیم در فصل جاری را ارزیابی میکند
- فرانک، سرمربی تاتنهام، درباره پیروزی مقابل منچسترسیتی اظهار نظر کرد
- گیوکرس، مهاجم آرسنال: گل زدن در اوایل نیمه دوم خوب بود
- آرتتا، سرمربی آرسنال به سوالی در مورد مصدومیت اودگارد و ساکا پاسخ میدهد
- آرتتا درباره پیروزی آرسنال مقابل لیدز: «میتوانیم به این که چقدر مسلط بودیم افتخار کنیم»
- لیون در هفته دوم لیگ ۱ فرانسه، متز را در هم کوبید و با عبور از پاری سن ژرمن، در جدول رده بندی لیگ فرانسه، از این تیم پیشی گرفت
- واکنش لوئیز انریکه به خداحافظی دوناروما با بازیکنان و هواداران پاری سن ژرمن
- فرانک، سرمربی تاتنهام، فاش کرد که چه چیزی در پیروزی مقابل منچسترسیتی او را تحت تأثیر قرار داده است
- ماتوی سافونوف پس از پیروزی پاری سن ژرمن در بازی لیگ ۱، نشان داد که چگونه روز تعطیل خود را در پاریس میگذراند
- رئال مادرید و منچستر یونایتد برای جذب او رقابت میکنند
- سویا در حال بررسی گزینههای جانشینی لویک باده است
- بتیس همه چیزش را برای آنتونی میدهد
- ژوراول در مورد بازیهای اسپارتاک و منچسترسیتی گفت: «استانکوویچ و گواردیولا جای خود را عوض کردهاند.»
- فلیک، سرمربی بارسلونا، دلیل تعویض رشفورد در نیمه اول بازی مقابل لوانته را توضیح داد
- اینتر میامی بدون مسی و آلبا نتوانست دی سی یونایتد، رقیب MLS، را شکست دهد
- پپ گواردیولا به دو انتقال چراغ سبز نشان داد
- چرخش غیرمنتظره با آنتونیو رودیگر
- بازیکن تازه وارد برزیلی زسکا مسکو درباره سازگاری سریعش با این باشگاه صحبت میکند
- «آرسنال به لطف این ماشین گلزنی قهرمان لیگ برتر خواهد شد» پیرس مورگان در مورد دبل گیوکرس
- آلونسو، سرمربی رئال مادرید، به سوالی در مورد اینکه چرا رودریگو را به میدان نمیفرستد، پاسخ داد
- گواردیولا در مورد آینده ادرسون، دروازهبان منچسترسیتی، اظهار نظر کرد