- ارتباط با ما
- |
- درباره ما
- |
- نظرسنجی
- |
- اشتراک خبری
- |
- نگارنامه
چه افرادی بیشتر در معرض ابتلا به آبله میمونی قرار دارند؟
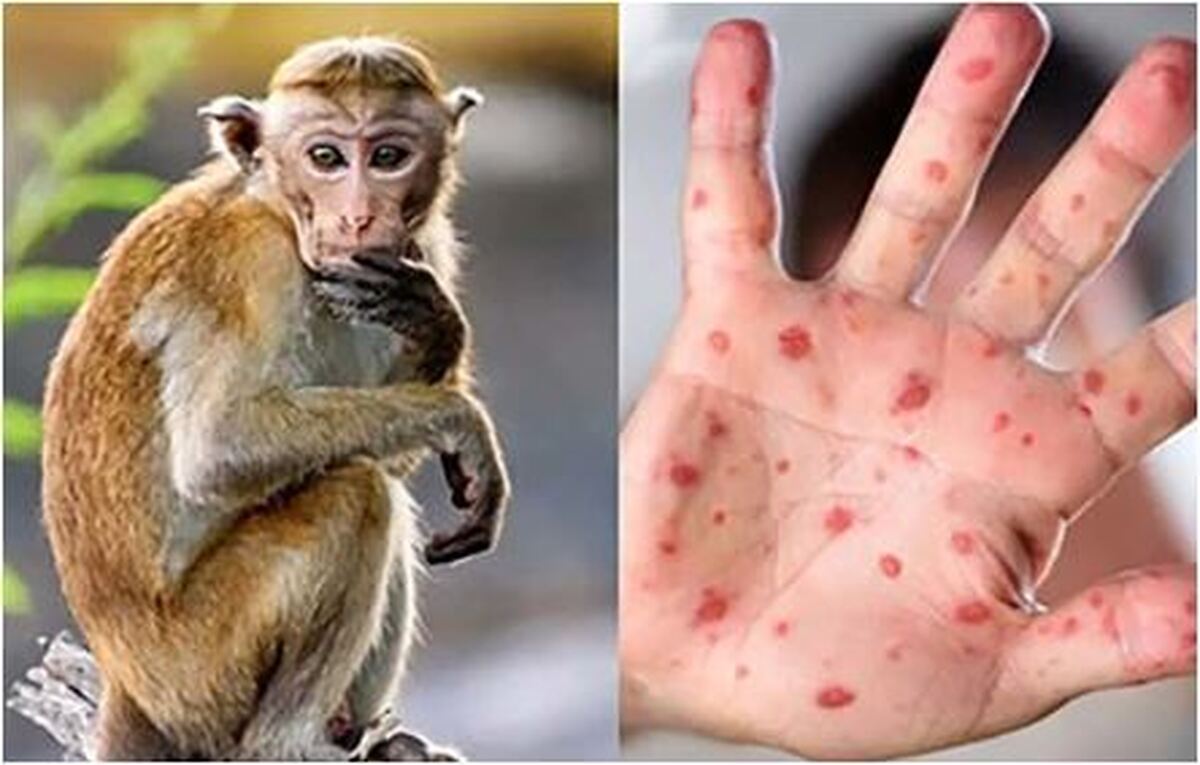
به گزارش مجله خبری نگار، براساس اطلاعات موجود در حال حاضر موارد عمدتا در میان مردان هموسکشوال شناسایی شده است. هدف این اخبار شیوع بیماری، افزایش آگاهی، اطلاع رسانی برای آمادگی و ارائه راهنماییهای فنی برای اقدامات توصیهشده فوری است.
وضعیت در حال تغییر است و WHO انتظار دارد با گسترش نظارت در این کشورها موارد بیشتری از آبله میمون شناسایی شود. اقدامات فوری برای اطلاع رسانی به افرادی که ممکن است بیشتر در معرض خطر ابتلا به عفونت آبله میمون هستند با اطلاعات دقیق متمرکز میشوند تا از گسترش بیشتر جلوگیری شود. شواهد موجود کنونی نشان میدهد کسانی بیشتر در معرض خطر هستند که در تماس فیزیکی نزدیک با فرد مبتلا به آبله میمون دارای علائم بوده اند. WHO هم چنین در تلاش است تا راهنماییهایی را برای محافظت از ارائه دهندگان مراقبتهای بهداشتی خط مقدم و سایر کارکنان بهداشتی که ممکن است در معرض خطر باشند ارائه دهد. WHO در روزهای آینده توصیههای فنی بیشتری ارائه خواهد کرد.
شیوع آبله میمون
تا ۲۱ می ۹۲ مورد تایید شده آزمایشگاهی و ۲۸ مورد مشکوک آبله میمون با تحقیقات در حال انجام به WHO گزارش شده است. تا به امروز هیچ مورد مرگ و میر مرتبطی گزارش نشده است. موارد گزارش شده تاکنون هیچ ارتباط مسافرتی ثابتی به یک منطقه نداشته است. تا به امروز تمام مواردی که نمونههای آنها توسط آزمایش PCR تایید شده است، آلوده به ویروس آفریقایی شناسایی شدهاند. توالی ژنوم از نمونه سواب از یک مورد تایید شده در پرتغال، نشان دهنده تطابق نزدیک ویروس آبله میمون عامل شیوع فعلی با موارد صادراتی از نیجریه به بریتانیا، اسرائیل و سنگاپور در سالهای ۲۰۱۸ و ۲۰۱۹ است. شناسایی موارد تایید شده و مشکوک آبله میمون بدون ارتباط مستقیم سفر به یک منطقه آندمیک نشان دهنده یک رویداد بسیار غیرعادی است. نظارت تا به امروز در مناطق غیر بومی محدود بوده است، اما اکنون در حال گسترش است. WHO انتظار دارد که موارد بیشتری در مناطق غیر آندمیک گزارش شود. اطلاعات موجود حاکی از آن است که انتقال از انسان به انسان در میان افرادی که در تماس فیزیکی نزدیک با مواردی که علامت دار هستند، رخ میدهد.
علاوه بر این شیوع جدید، WHO همچنان به دریافت به روزرسانیها در مورد وضعیت گزارشهای جاری موارد آبله میمون از طریق مکانیسمهای نظارتی برای موارد در کشورهای بومی دریافت میکند. کشورهای بومی آبله میمون عبارتند از: کامرون، آفریقای مرکزی، کنگو، گابن، غنا (فقط در حیوانات شناسایی شده است)، ساحل عاج، لیبریا، نیجریه، سیرالئون و سودان.
بیماری آبله میمون چیست؟
آبله میمون یک زئونوز ویروسی (ویروسی است که از حیوانات به انسان منتقل میشود) با علائمی بسیار شبیه به علائمی که در گذشته در بیماران آبله دیده میشد، اگرچه از نظر بالینی شدت آن کمتر است. این بیماری توسط ویروس آبله میمون که متعلق به جنس orthopoxvirus از خانواده Poxviridae است ایجاد میشود. دو دسته از ویروس آبله میمون وجود دارد: نوع آفریقای غربی و نوع حوضه کنگو (آفریقای مرکزی). نام آبله میمون از کشف اولیه ویروس در میمونها در یک آزمایشگاه دانمارکی در سال ۱۹۵۸ سرچشمه میگیرد. اولین مورد انسانی در یک کودک در کنگو در سال ۱۹۷۰ شناسایی شد.
دوره کمون آبله میمون معمولا از ۶ تا ۱۳ روز است، اما میتواند بین ۵ تا ۲۱ روز باشد. گونههای مختلف جانوری به عنوان حساس به ویروس آبله میمون شناسایی شده اند. عدم قطعیت در مورد تاریخچه طبیعی ویروس آبله میمون وجود دارد و مطالعات بیشتری برای شناسایی دقیق و نحوه حفظ گردش ویروس در طبیعت مورد نیاز است. خوردن گوشت کم پخته شده و سایر محصولات حیوانات آلوده یک عامل خطر احتمالی است. آبله میمون معمولا خود محدود شونده است، اما ممکن است در برخی افراد، مانند کودکان، زنان باردار یا افرادی که به دلیل سایر شرایط سلامتی دچار سرکوب سیستم ایمنی هستند، شدید باشد. به نظر میرسد عفونتهای انسانی با نوع غرب آفریقا باعث بیماری کمتری نسبت به نوع حوضه کنگو میشود، با نرخ مرگ و میر ۳.۶ ٪ در مقایسه با ۱۰.۶ ٪ برای نوع حوضه کنگو.
علائم و نشانههای آبله میمون
در انسان علائم آبله میمون مشابه، اما خفیفتر از علائم آبله است. آبله میمون با تب، سردرد، دردهای عضلانی و خستگی شروع میشود. تفاوت اصلی بین علائم آبله و آبله میمون در این است که آبله میمون باعث تورم غدد لنفاوی (لنفادنوپاتی) میشود در حالی که آبله این طور نیست. دوره کمون (زمان از عفونت تا علائم) برای آبله میمون معمولا ۶ تا ۱۳ روز است، اما میتواند بین ۵ تا ۲۱ روز باشد.
سردرد
شروع تب بالا
لنفادنوپاتی (غدد لنفاوی متورم)
درد عضلانی و بدن
کمر درد
ضعف شدید
بثورات پوستی
توجه داشته باشید در عرض ۱ تا ۳ روز (گاهی اوقات طولانی تر) پس از ظهور تب، بیمار دچار بثورات میشود که اغلب روی صورت شروع میشود و سپس به سایر قسمتهای بدن گسترش مییابد. این بیماری معمولا ۲ تا ۴ هفته طول میکشد.
چه کسانی در معرض ابتلا هستند؟
قرار گرفتن در معرض چهره به چهره از جمله کارکنان بهداشتی بدون محافظ چشم و تنفسی
تماس فیزیکی مستقیم با ضایعات پوستی از جمله تماس جنسی
تماس با مواد آلوده مانند لباس، ملافه یا ظروف آلوده فرد تایید شده آبله میمون در ۲۱ روز قبل از شروع علائم
سابقه سفر به یک کشور بومی آبله میمون را در ۲۱ روز قبل از شروع علائم
مصونیت متقابل محافظتی در برابر واکسیناسیون آبله به افراد مسن محدود خواهد شد، زیرا جمعیتهای زیر ۴۰ یا ۵۰ سال در سرتاسر جهان دیگر از حفاظت ارائه شده توسط برنامههای قبلی واکسیناسیون آبله بهره نمیبرند. مصونیت کمی نسبت به آبله میمون در میان جوانانی که در کشورهای غیر بومی زندگی میکنند وجود دارد، زیرا ویروس در آنجا وجود نداشته است.
انتقال ویروس آبله میمون چگونه است؟
انتقال ویروس آبله میمون زمانی اتفاق میافتد که فرد از طریق حیوان، انسان یا مواد آلوده به ویروس تماس پیدا کند. ویروس از طریق پوست، دستگاه تنفسی یا غشاهای مخاطی (چشم، بینی یا دهان) وارد بدن میشود. انتقال از حیوان به انسان ممکن است از طریق گاز گرفتن یا خراش، تماس مستقیم با مایعات بدن یا فضولات حیوانی باشد. تصور میشود که انتقال از انسان به انسان عمدتا از طریق قطرات تنفسی بزرگ و تماس پوستی اتفاق میافتد. سایر روشهای انتقال از انسان به انسان شامل تماس مستقیم با مایعات بدن و تماس غیرمستقیم با مواردی مانند لباسها یا ملحفههای آلوده است.
توصیه WHO
شناسایی موارد اضافی و گسترش بیشتر در کشورهایی که در حال حاضر موارد را گزارش میکنند و سایر کشورهای عضو محتمل است. هر بیمار مشکوک به آبله میمون باید بررسی شود و در صورت تایید، جداسازی شود تا زمانی که ضایعات آنها پوسته پوسته شود، دلمه افتاده و لایهای تازه از پوست در زیر آن تشکیل شود. کشورها باید برای موارد مربوط به بیمارانی که با راش غیر معمولی که در مراحل متوالی پیشرفت میکند - ماکولها، پاپولها، وزیکولها، پوستولها، دلمهها هوشیار باشند. تب، بزرگ شدن غدد لنفاوی، کمردرد و دردهای عضلانی را نیز جدی بگیرند. این افراد ممکن است به محیطهای مختلف اجتماعی و مراقبتهای بهداشتی از جمله مراقبتهای اولیه، کلینیکهای پزشکی، واحدهای بیماریهای عفونی، زنان و زایمان، اورولوژی، بخشهای اورژانس و کلینیکهای پوست مراجعه کنند. افزایش آگاهی در میان جوامع بالقوه آسیب پذیر و هم چنین ارائه دهندگان مراقبتهای بهداشتی و کارکنان آزمایشگاه، برای شناسایی و پیشگیری از موارد ثانویه بیشتر و مدیریت موثر شیوع فعلی ضروری است.
در طول شیوع آبله میمون، تماس فیزیکی نزدیک با افراد آلوده مهمترین عامل خطر برای ویروس آبله میمون است. اگر فرد مشکوک به آبله میمون باشد، بررسی باید معاینه بالینی بیمار با استفاده از اقدامات مناسب پیشگیری و کنترل عفونت باشد. بررسی قرار گرفتن در معرض بیماری باید دوره بین ۵ تا ۲۱ روز قبل از شروع علائم باشد. هر بیمار مشکوک به آبله میمون باید در طول دورههای عفونی احتمالی و شناخته شده، یعنی در مراحل اولیه و راش بیماری، ایزوله شود. تأیید آزمایشگاهی موارد مشکوک مهم است، اما نباید اجرای اقدامات بهداشت عمومی را به تأخیر بیندازیم.
ملاحظات ایمنی
فردی که با یک فرد آلوده تماس مستقیم دارد ممکن است به آبله میمون مبتلا شود. مراحل محافظت از خود شامل پرهیز از تماس پوست با پوست یا چهره به چهره با افرادی که دارای علائم هستند، انجام رابطه جنسی ایمن، تمیز نگه داشتن دستها با آب و صابون یا الکل، تمیز کردن اشیاء و سطوحی که لمس شده اند و استفاده از ماسک است.
در حالی که مکانیسمهای دقیق انتقال شیوع آبله میمونها هنوز در حال بررسی است و احتمالا با مکانیسمهای SARS-CoV-۲ متفاوت است، یادآوری این نکته ضروری است که اقدامات پیشگیرانه کلی توصیه شده در برابر COVID-۱۹ نیز تا حد زیادی از انتقال ویروس آبله میمون محافظت میکند. علاوه بر این، هر شخصی که با تعریف مورد مشکوک، احتمالی و تایید شده که در بالا توضیح داده شده است، باید از تماس نزدیک با افراد دیگر خودداری کند و در اجتماعات بزرگ شرکت نکند.
تحقیقات بیشتر در مورد بهداشت عمومی در کشورهای غیر بومی که مواردی را شناسایی کردهاند، از جمله یافتن موارد گسترده و ردیابی تماس، تحقیقات آزمایشگاهی، مدیریت بالینی و جداسازی با مراقبتهای حمایتی ادامه دارد. WHO در حال دعوت از کارشناسان برای بحث در مورد توصیههای مربوط به واکسیناسیون است.
سخن پایانی
سازمان بهداشت جهانی از نزدیک شیوع بیماری آبله میمون را تحت نظر دارد. در حالی که در حال حاضر هیچ اقدام خاصی در رابطه با برگزاری، به تعویق انداختن یا لغو تجمع دسته جمعی در مناطقی که موارد آبله میمون شناسایی شده است، مورد نیاز نیست، میتوان اطلاعات را با شرکت کنندگان احتمالی تجمعات جمعی به اشتراک گذاشت تا آنها تصمیمی آگاهانه بگیرند. سازمان بهداشت جهانی در روزهای آینده راهنماییهای بیشتری را ارائه خواهد کرد.
- لطفا از نوشتن با حروف لاتین (فینگلیش) خودداری نمایید.
- از ارسال دیدگاه های نا مرتبط با متن خبر، تکرار نظر دیگران، توهین به سایر کاربران و ارسال متن های طولانی خودداری نمایید.
- لطفا نظرات بدون بی احترامی، افترا و توهین به مسئولان، اقلیت ها، قومیت ها و ... باشد و به طور کلی مغایرتی با اصول اخلاقی و قوانین کشور نداشته باشد.
- در غیر این صورت، «نگارمگ » مطلب مورد نظر را رد یا بنا به تشخیص خود با ممیزی منتشر خواهد کرد.




- آخرین اخبار
- محبوب
- برچسب های داغ
- عکس| «طلا و مرمر خاص»: ترامپ عکسهایی از حمام لینکلن پس از بازسازی منتشر کرد
- ژاپن نیروهای نظامی را برای مقابله با حمله خرسها اعزام میکند
- آیا میخواهید بدون دارو با استرس مبارزه کنید؟ در اینجا یک روش ساده ارائه شده است
- مردی به خاطر عادتی که ما از آن متنفریم، ۵۰۰۰۰۰ دلار برنده میشود
- ورزش چگونه تأثیر فست فود بر خلق و خو را منعکس میکند؟
- «رازهای فاششده» ... رونالدو برای جسورانهترین مصاحبه دوران حرفهایاش با پیرس مورگان آماده میشود
- عکس| لوچانو اسپالتی، که سرمربی یوونتوس شد، خالکوبیای به نام ناپولی روی بازویش دارد
- استارمر بهای نگه داشتن گردنبندی که ترامپ به او هدیه داده بود را میپردازد
- گوگل: اندروید خیلی امنتر از آیفونه!
- وقتی از خواب محروم میشوید، چه اتفاقی در مغز میافتد؟
- تری در مورد ورود هازارد به تالار مشاهیر لیگ برتر گفت: «تو بزرگترین بازیکن چلسی هستی.»
- ویدئو| «ترامپ چاپلوس»: بنیانگذار بناند جری پس از ممنوعیت «طعم غزه» صاحبان شرکتها را به چالش میکشد
- روانپزشکان یک مورد نادر از روانپریشی مرتبط با چرخه قاعدگی را ثبت کردهاند
- لحظهای که هواداران فوتبال منتظرش بودند! کریستیانو جونیور چه زمانی به پدرش در تیم اصلی النصر ملحق خواهد شد؟
- یک متخصص تغذیه این افسانه را که نباید بعد از ساعت ۶ بعد از ظهر غذا خورد، رد کرد
- مشهورترین رمز جهان حل شد
- دانشمندان راز عذرخواهی بینقص را فاش کردند
- سازمان بهداشت جهانی: خودکشی عامل یک درصد مرگ و میرها در جهان است
- JoHS: دانشمندان ویژگیهای شخصیتی مشترکی را در بین افراد صد ساله شناسایی کردهاند
- چگونه از روی وضعیت ابروهای یک فرد بفهمیم که او مشکل سلامتی دارد
- رئیس جمهور کلمبیا به دلیل تحریمهای آمریکا در دریافت حقوق خود با مشکل مواجه است
- حل معمای پیدایش آب روی زمین به کمک ماه!
- چطور میتوان ظرفها را تمیز شست؟
- فشار خون به فصل ارتباط دارد؟
- رشد دوباره مو در سلولهای چربی نهفته است!
- درختان کهنسال گلدان دار میشوند!
- تنفس مصنوعی از راه روده!
- درمان سرطان تخمدان با کمک یک گیرنده سطح سلولی!
- علائم بروز سکته مغزی! + نقش مهم زمان!
- یک فنجان آب انار ضامن سلامت قلب!
- چگونه سالم لاغر شویم؟
- ثروتمندترین افراد جهان با هوش مصنوعی پولدارتر شدند!
- مولکولی که میتواند گرسنگی را از بین ببرد!
- اپل روند ساخت آیفون را تغییر میدهد!
- حسگری که افزایش اشعه خطرناک UV را هشدار میدهد!
- رفتار عجیب زنبورهای عسل در مقابل ملکه!
- رکورد طولانیترین مدت بقا با کلیه خوک شکسته شد!
- کارایی پردازش مدلهای زایا با این شتابندهها افزایش مییابد!
- پیشگیری از ابتلا به سرماخوردگی با سادهترین نکات!
- دوچرخه برقی برای پاها! عنوان پروژه جدید شرکت نایکی!
- افزایش عمر گوشی با ۷ ترفند ساده!
- زنان دو برابر مردان مستعد افسردگی هستند!
- عینک هوشمندی که بینایی نابینایان را بازمیگرداند!
- استویا میتواند راهی برای درمان کچلی باشد!
- دلیلی که باید به نوزاد بادام زمینی بدهید!
- افزایش دمای زمین باعث مرگ میشود؟
- داغی و سوزش کف پا نشانه چه بیماریهایی است؟
- بیماریهای قلبی و عروقی چه مقدار کشته میدهند؟
- فضای حافظه گوشی را میتوانید از طریق واتساپ مدیریت کنید!
- ایلان ماسک همچنان هوش مصنوعی و رباتها را چیره بر انسانها دید!
- چتباتهای هوش مصنوعی میتوانند توهم ایجاد کنند!
- معرفی بهترین زمان مصرف امپرازول و پنتوپرازول
- الگوریتم هوش مصنوعی میتواند خطر ابتلا به بیماریهای قلبی را عددی بیان کند!
- کمخونی ناشی از فقر آهن با این مکمل ترکیبی درمان میشود!
- روشهای فوری و معجزهآسای لاغری قابلیت عملی شدن دارند؟
- در زمان اسهال چی بخوریم؟
- پیرگوشی تحت تاثیر چه عواملی ایجاد میشود؟
- خاصیت لبو برای نوزادان و کودکان!
- بلعیدن آدامس خطرات ترسناکی دارد؟
- فیناستراید دارویی که باعث ایجاد افکار خودکشی میشود!
- داروهای مسکن و تببر استامینوفن برای دوران بارداری خطرناک است؟
- نوشیدنیهای انرژیزا میتوانند عامل خودکشی باشند!
- شش ترکیب پرمصرف که برای سلامتی مضرند!
- مصرف طولانی مدت امپرازول عوارض دارد؟
- نگهداری سیر تازه در روغن خطرناکترین روش است!
- یک نشانگر زیستی درمانی جدید برای سرطان تخمدان!
- درمان مشکل ضربان قلب با کمک پرتودرمانی!
- مهمترین عامل در بروز سکتههای مغزی چیست؟
- بسیار از سرطانها در مراحل اولیه قابل درمان هستند!
- اگر بیماری پرفشاری خون دارید، برای مصرف داروها به این نکات نیاز دارید!
- استنشاق گاز قرص برنج هم خطری است؟
- بیماری پسوریازیس باید سریعا تشخیص داده شود!
- بررسی اثرات فشار خون در فصل پاییز!
- آلرژی کودک به این آجیل را اینگونه از بین ببرید!
- مصرف مواد غذایی کپکزده خطر سرطان دارد!
- آمار عجیب ابتلای افراد به سکته مغزی!
- دید دقیق قویترین رصدخانه فضایی جهان واضحتر میشود!
- چگونه دمای دقیق بدن را اندازهگیری کنیم؟
- کرمی که بعد از ۴۶ هزار سال یخزدگی زنده شد!
- ساخت نمونه اولیه یک دستکش هوشمند تایید شد!
- ناسا به تردیدهای کیم کارداشیان در مورد فرود بر ماه پاسخ داد
- عکس| مل گیبسون جنجالی بر سر مریم مقدس به پا کرد
- ابتلا به «ویروس اهداکننده»| یک بازیگر مشهور آمریکایی قصد دارد کلیه خود را به یک غریبه اهدا کند
- همسر سابق آرشاوین: او بنتلی من را فروخت، یک مرسدس خرید و مابهالتفاوت را برای خودش نگه داشت
- مسی بهترین ورزشکاران در بین تمام رشتههای ورزشی را انتخاب کرد
- دلیل پاملا اندرسون، ۵۶ ساله، برای کنار گذاشتن آرایش
- جانیک سینر و کیلیان امباپه در رستورانی در پاریس با هم آشنا شدند
- خاطرات قربانی اپستین، افشاگری تکاندهندهای را در مورد شریک زندگی او و یک بازیگر بینالمللی آشکار میکند
- ستاره سریال «بازی تاج و تخت» با نامزد سابق داکوتا جانسون قرار ملاقات میگذارد
- همسر بیبر درباره درمانهای صورتش صحبت میکند
- تیماتی یکی از گرانترین ماشینها را به نامزدش داد
- حمله همسر وزیر بهداشت آمریکا به دلیل «رسوایی پیامکهای جنسی» به یک روزنامهنگار مشهور
- هایدی کلوم به مناسبت تولد ۱۶ سالگی دخترش، عکسی کمیاب از او در کنار دخترش منتشر کرد
- رشفورد نتوانست بین مسی و رونالدو یکی را انتخاب کند
- مودریچ برای همه بازیکنان میلان آیفون خرید تا مجبور نباشد جلوی تیم آهنگ اجرا کند
- عکس| واکنش همسر یاسر الزبیری پس از قهرمانی مراکش در جام جهانی زیر ۲۰ سال فیفا
- نیکول کیدمن ۵۸ ساله راز زیبایی خود را فاش کرد
- شاهزاده اندرو به ارتباط با اپستین در بریتانیا متهم شده است
- جیجی حدید علناً خطاب به بردلی کوپر گفت: «عشق من»
- برد پیت رابطهاش با اینس د رامون را به سطح بالاتری برد
- مگان مارکل عکسی از خودش و دخترش را به اشتراک گذاشت
- پاسخ شاهزاده هری به اتهامات همسرش مبنی بر بیاحترامی به مادرش فاش شد
- دختر ۱۴ ساله بکهام برند لوازم آرایشی خودش را تأسیس خواهد کرد
- جزئیات رابطه جنیفر لوپز و بن افلک پس از تجدید دیدار فاش شد
- عکس| دمبله برای جشن گرفتن بردن توپ طلا، یک جفت کفش اختصاصی دریافت کرد
- شایعات عاشقانه جرد لتو قوت گرفت
- پدری، هافبک بارسلونا، با قرار دادن یک بازیکن سابق رئال مادرید در فهرست خود، فوتبالیست ایدهآل را انتخاب کرد
- کیتی پری سکوت خود را در مورد رابطهاش با نخستوزیر سابق کانادا شکست
- بردلی کوپر مشکوک به جراحی پلاستیک است: "قبلاً بهتر بود"
- «لئو از صحبتهای شخصی خوشش نمیآید.» دییونگ توضیح داد که چطور از مسی تعریف و تمجید شده است
- مشخص شد که چرا خانواده بکهام در عروسی سلنا گومز شرکت نکردند
- پاریس هیلتون هفتهای ۹ ساعت را صرف مراقبتهای صورت میکند
- همسر جاستین بیبر توضیح داد که چرا او و این خواننده پسرشان را به نمایش نمیگذارند
- شوهر ستاره جیمز باند دستگیر شد
- همسر بیبر فاش کرد که با یک میلیارد دلار حاصل از فروش برندش چه خواهد کرد
- کیم کارداشیان دلیل طلاقش از کانیه وست را فاش کرد: "حمله دیگری اتفاق افتاده است"
- کیم کارداشیان با اعتراف به اینکه از قیمت مواد غذایی خبر ندارد، طرفدارانش را شوکه کرد
- بریتنی اسپیرز همسر سابقش را به قلدری متهم کرد: «دیگر بس است»
- شارلیز ترون به خاطر بیاحترامی به جانی دپ مورد انتقاد قرار گرفت: "او بیادب است. "
- کیث اربن پس از جدایی از نیکول کیدمن، رابطه عاشقانه جدیدی را آغاز کرده است: «او در شوک است.»
- مادر سلنا گومز به شایعات مربوط به رسوایی در عروسی دخترش پاسخ داد
- همسر بروس ویلیس گفت فرزندانش از همین حالا برای پدرشان سوگواری میکنند
- هواداران نیکول کیدمن پس از انتشار خبر طلاق، به کیت اربن حمله کردند
- فائزه العماری از مبارزه امباپه با شهرت میگوید
- بوفون در مورد انتخاب پسرش برای بازی در تیم ملی جمهوری چک: در ایتالیا، بار نام خانوادگیاش او را خرد میکرد
- پیشخدمت پرنسس دایانا راز جدیدی را در مورد کاخ باکینگهام فاش کرد
- پسر ۲۱ ساله راسل کرو به خاطر تصویرش مورد انتقاد قرار گرفت: «او مثل پدرش نیست.»
- نیکول کیدمن پس از جدایی از کیث اربن بیانیهای صادر کرد
- مگان مارکل به خاطر تمسخر یک مدل محکوم شد: «این حرفها خیلی گویای شخصیت واقعی اوست»
- ویکتوریا بکهام میگوید به خاطر شوهرش لبخند نمیزند
- جنیفر آنیستون اعتراف کرد که ۲۰ سال برای بچهدار شدن تلاش کرده است
- آنجلینا جولی، ستاره بینالمللی، درباره طلاقش از برد پیت، بازیگر مشهور، صحبت کرد و شکایت جدیدی علیه او مطرح کرد
- این دوچرخه سوار اسپانیایی تادژ پوگاچار را با بارسلونا یوهان کرایف مقایسه کرد
- کیت میدلتون با کت و شلوار سبز با "شکلات دبی" مقایسه شد
- جورج کلونی برای اولین بار درباره مصرف مواد مخدر صحبت کرد: «مشکلی نبود»
- شایعات نامزدی هرمیون گرنجر، ستاره هری پاتر، قوت گرفت
- «مدت زیادی تحریک و تحقیر شدم.» لروی سانه در اکتبرفست دعوا راه انداخت
- رایت: اگر کین از بایرن به تاتنهام برگردد، رکورد گلزنی شیرر در لیگ برتر را خواهد شکست
- رپر معروف، دیدی، به ۵۰ ماه زندان محکوم شد
- تام هالند برای اولین بار نامزدی خود با زندایا را تایید کرد
- حمایت بانکها از بازار سرمایه از فردا اجرا میشود
- بورس سقوط کرده در دولت روحانی چگونه در دولت شهید رئیسی احیا شد؟
- درمان بورسی پزشکیان از زبان عبده
- جذب سرمایه ۷ همتی از بازار بورس دانشبنیانها
- وعده عناب بورسی واقعیتر شد
- چهارمین روز نزولی بازار در غیاب نیروهای صعودی
- انتخابات و دامنه نوسان مهمترین دلیل رکود فعلی بورس
- بورس با ۴ مصوبه دولت برای حمایت از بازار سهام سبزپوش میشود؟
- ۳ دلیل پایین بودن ارزش معاملات خرد در بورس
- معافیتهای مالیاتی بازار سرمایه باید استمرار پیدا کند
- بورس این روزها تحت تأثیر تداوم نرخ اخزای بالای ۳۵ درصد
- رشد شاخصهای بورس با کف سازی تکنیکال
- کاهش دامنه نوسان هم علاج بورس نزولی نبود
- سایه تامین مالی دولت بر سر بورس سنگینی میکند
- کاهش بی سابقه حجم معاملات سهام در بورسهای جهانی
- رشد شاخصهای بورس با کمک بانکیها و اعلام نرخ تسعیر ارز
- حمله به سفیر روسیه در لهستان
- معرفی سری گوشیهای Redmi K ۵۰ قبل از رونمایی رسمی
- غفوری: فکر کردن به قهرمانی از الان، سادهلوحانه است
- کاهش ۱۰ درصدی تولید هوندا در دو کارخانه
- سومین نشست دستمزد، باز هم بدون نتیجه
- لغو بلیت فروشی عمومی المپیک زمستانی چین
- گرامیداشت قربانیان هواپیمای اوکراینی در دانشگاه تورنتو
- ادامه چانهزنی چهارگانه در وین
- صرفهجویی ۱.۶ میلیارد دلاری کمیته برگزاری المپیک و پارالمپیک توکیو
- محبوبترین رشته المپیک توکیو مشخص شد
- اعلام هزینه میزبانی توکیو از المپیک و پارالمپیک ۲۰۲۰،
- آذرتاج: هیات اقتصادی جمهوری آذربایجان به ایران میرود
- بررسی عملکرد ایران در المپیک؛ جایگاه چهارمی در آسیا
- پایان وضعیت اضطراری در کشور میزبان المپیک ۲۰۲۰
- خیارشورهایی که به مرور قاتلتان میشود
- گیاهان آپارتمانی که با کپک مبارزه میکنند و رطوبت را در زمستان کاهش میدهند
- یک آزمایش سریع سکته مغزی را تشخیص میدهد!
- عکس| ایالات متحده: پنج نفر در ارتباط با مرگ نوه رابرت دنیرو بر اثر مصرف بیش از حد مواد مخدر دستگیر شدند
- مضرات قهوه و نحوه مصرف ایمن آن
- ۱۲ ماده غذایی که باروری مردان را افزایش میدهد
- ۵ نوع چای که به شما در سوزاندن چربی شکم کمک میکنند، معرفی شد
- دانشمندان اصول اولیه گفتار انسان را در شامپانزهها کشف کردهاند
- جو دوسر: بین غذا و پیشگیری: چگونه سلامت روده و استخوان را تقویت میکند؟
- یک مکمل غذایی محبوب میتواند پلاک را از رگهای خونی پاک کند
- دانشمندان ارتباط بین باکتریهای روده و سلامت روان کودکان را کشف کردند
- نوروپپتید Y بشریت را به اعتیاد محکوم میکند
- علت جدیدی برای زوال شناختی و آسیب مغزی کشف شد
- تشخیص اشتباه سرطان سینه، خطر ابتلا به این بیماری را تا ۶۰ درصد افزایش میدهد
- فضاهای بدون مرد به زنان چینی اجازه میدهد تا از فشارهای اجتماعی فرار کنند
- ورزش برای سلولهای ایمنی مفید است
- مطالعه: ننوشیدن آب کافی باعث افزایش واکنش استرس میشود
- متخصصان قلب و عروق زنگ خطر را به صدا درآوردهاند: فشار خون بالا به طور قابل توجهی در افراد جوانتر شایعتر شده است
- مصرف بیش از حد گوشت قرمز احتمال ضخیم شدن دیوارههای یک شریان اصلی در قلب را افزایش میدهد
- یک متخصص تغذیه توضیح داد که آیا ماست واقعاً به کاهش وزن کمک میکند یا خیر
- دانشمندان راهی برای درمان حملات پانیک در چهار روز پیدا کردهاند
- بزرگترین مطالعه در مورد استفاده از سیگار الکترونیکی در جوانان نشان میدهد که این وسیله دروازهای به سوی سیگار کشیدن است
- دانشمندان سوئدی نشانگرهای خونی را کشف کردهاند که مشخصه افراد با طول عمر بالا است
- یک برند شکلات محبوب در بریتانیا به دلیل خطر آلرژی، فوراً از بازار جمعآوری شد
- دانشمندان رژیم غذایی را شناسایی کردهاند که سلامت روان را بهبود میبخشد
- کمبود خواب سلامت دانشآموزان را به خطر میاندازد: مطالعهای در روسیه خطرات بیدار ماندن تا دیروقت را آشکار میکند
- داشتن سن بیولوژیکی بالاتر، خطر سکته مغزی را افزایش میدهد
- دانشمندان شرط اصلی که رابطه جنسی در آن باعث افزایش طول عمر میشود را شناسایی کردهاند
- نفخ و سنگینی بعد از ناهار؟ در اینجا توضیحی از علم مدرن آورده شده است
- قهوه فوری از چه چیزی ساخته شده است و آیا برای سلامتی مضر است؟
- غذاهای فوری که بیشترین آسیب را به مغز وارد میکنند
- سیگار کشیدن و پیشدیابت، جوانان سالم را در معرض سکته مغزی قرار میدهد
- ایالات متحده: فراخوان فوری داروهای رایج فشار خون به دلیل آلودگی سرطانزا
- متخصصان تغذیه کشف کردهاند که فروکتوز باعث چاقی نیز میشود
- کارشناسان چندین واقعیت غیرمعمول در مورد سیب را فاش کردهاند
- مطالعه: استفاده از حشیش برای مقابله با درد یا افسردگی ممکن است خطر ابتلا به پارانویا را افزایش دهد
- «سن مخفی» بدن، اطلاعات بیشتری در مورد خطر ابتلا به زوال عقل نسبت به سال تولد شما فاش میکند
- هشدار محققان: قرصهای ضدبارداری رایج ممکن است خطر ابتلا به سرطان سینه را افزایش دهند
- قرصهای ضدبارداری تأثیر عجیبی بر ناحیهای از مغز دارند که باعث ترس میشود
- حل معمای بیماری کرون پس از ربع قرن: هوش مصنوعی پاسخها را ارائه میدهد
- ارز
- طلا
- بورس
- تورم
- اخبار داغ
- ورزشی
- پربیننده
- پربحث
- محمد صلاح پس از پیروزی مقابل استون ویلا، تاریخ لیورپول را رقم زد و به یک رکورد جدید دست یافت
- دانشمندان در پرندگان کیفیتی را کشف کردهاند که پیش از این تصور میشد منحصر به انسان است
- حزب حاکم اوکراین: بدهی عمومی اوکراین از سال ۲۰۲۲ سه برابر شده است
- ایتالیا نتیجه جلسه مخفی "ائتلاف داوطلبان" را پیش بینی کرد
- دانشمندان روشی ساده برای تشخیص بیماری کلیوی با استفاده از ماسک پزشکی معمولی ابداع کردهاند
- اسطوره لیورپول از آرنه اسلات دفاع کرد و به درخواستها برای اخراجش پاسخ داد
- مصر: انتظارات برای بازگشت رکوردشکن گردشگری پس از افتتاح موزه بزرگ مصر
- یک کارخانه فرآوری طلا در فرانسه مورد سرقت قرار گرفت
- بیانیهای تکان دهنده در مورد تفاوت سیستمهای تسلیحاتی در ایالات متحده و روسیه... کدام بهتر است؟
- از شی جین پینگ خواسته شد تا در مذاکرات به کره جنوبی و کره شمالی کمک کند
- دانشمندان یک «اثر حافظه» جوی را کشف کردهاند که باعث بارشهای فصلی میشود
- دیرینهشناسان میگویند تیرانوسوروس رکس یک "مهاجر" از آسیا بوده است
- سناتور روس: تحریمهای ترامپ علیه مسکو برای متحدان آمریکا مشکلساز است
- فناوری جدید نظامی روسیه، غرب را نگران کرده است
- زاخارووا مقصر اپیدمی مواد مخدر در ایالات متحده را شناسایی کرد
- یک ورزشکار بریتانیایی به دلیل انتشار فیلم مستهجن از داخل هواپیما از فعالیت محروم شد
- متخصصان ژنتیک جهشی را کشف کردهاند که به صاحبانش یک "قدرت فوقالعاده" نادر میدهد
- آمریکا: در پی تیراندازی در یک مهمانی هالووین در غرب اوکلاهما، پنج نفر زخمی شدند
- کاخ سفید: ایالات متحده مقاماتی را به کنفرانس COP۳۰ در برزیل اعزام نخواهد کرد
- اروپا از تلاشهای اتحادیه اروپا برای پنهان کردن رفاه روسیه خبر داده است
- بلومبرگ میزان درآمد میلیاردرهای روسی از ابتدای سال را فاش کرد
- زاخارووا واشنگتن را به خاطر مشکلات مواد مخدر در آمریکا سرزنش کرد
- دانشمندان کشف کردهاند که مردمان باستان، کوههای پیرنه را به یک مرکز تجاری در عصر یخبندان تبدیل کرده بودند
- فلیک خبر خوبی در مورد مصدومیت لامین یامال به هواداران بارسلونا میدهد
- تایلند: مرد آمریکایی با وزن ۲۰۰ کیلوگرم در طول برنامه کاهش وزن درگذشت
- ترامپ: دیدار عالی من با رهبر چین به صلح ابدی منجر خواهد شد
- زاخارووا اتحادیه اروپا را به حمایت دولتی از تروریسم بینالمللی متهم کرد
- دانشمندان گونه جدیدی از کوسه باستانی را کشف کردهاند که در سواحل بریتانیا شنا میکرده است
- پرتقالها در سطح جهانی بهای این موضوع را میپردازند... بنابراین کدام کالا در ماه اکتبر بیشترین سهم را داشت؟
- به خاطر عمر مرموش... منچسترسیتی تیم ملی مصر را شوکه کرد
- روسیه توضیح داد که چرا ایالات متحده بار دیگر درباره انتقال موشکهای تاماهاک به اوکراین صحبت میکند
- دانشمندان هشدار میدهند که آنفولانزای مرغی از طریق گربهها به انسان منتقل میشود
- در بحبوحه نوسانات بازار، مسیر طلا در اکتبر ۲۰۲۵ چگونه بود؟
- جنجال در درون دولت آلمان بر سر اخراج سوری ها!
- شورای امنیت روسیه خواستار محافظت از جوانان در برابر «انگشتان ایدئولوژیک» غرب شد
- نرمافزاری برای تشخیص زودهنگام سرطان در روسیه توسعه داده شده است
- شبکه پزشکان سودان: ۶۴۲ آواره از الفاشر به منطقه ادبا در ایالت شمالی رسیدند
- متخصصان اطفال سوئد هشدار میدهند که کارتونها برای کودکان زیر ۲ سال مضر هستند
- رشد عرضه پول در مراکش
- غرب از ضررهای مالی فنلاند ناشی از بسته شدن مرزش با روسیه خبر داد
- یک بومشناس درباره باکتریهایی صحبت میکند که لکههای نفتی دریاچه بایکال را میخورند
- الهلال عربستان ضربه سنگینی به لیورپول وارد کرد
- واشنگتن پست از میزان حضور نظامی آمریکا در سواحل ونزوئلا و احتمال انجام اولین حملات خبر داد
- اپل به طور کامل آیفون پرو مشکی را کنار خواهد گذاشت.
- جنجال در آلمان پس از اعطای جایزه "بهترین" به ورزشکار متهم به دوپینگ
- نوشیدنیای ساخته شده است که به محافظت در برابر زوال عقل کمک میکند
- دانشمندان کشف کردهاند که برخی از اشیاء با چشم انسان قابل مشاهده نیستند
- گفتگوی مالی روسیه و امارات متحده عربی به منظور تقویت همکاریهای مالی و دیجیتال در دبی برگزار شد
- بریتانیا اقداماتی را برای تقویت مبارزه با «جنایات ناموسی» تصویب کرد
- سیلوانوف: حجم تجارت بین روسیه و امارات متحده عربی دو برابر شده است
- غرب از برنامههای ناتو برای «مهار» روسیه خبر داد
- فیزیکدانان برای اولین بار اشیاء کوانتومی را از حالتهای درهمتنیده چندبعدی استخراج کردند
- ال موندو: «ائتلاف داوطلبان» قصد دارد جلسهای محرمانه برگزار کند
- یک جامعهشناس درباره درگیری احتمالی بین لهستانیها و اوکراینیها صحبت کرد
- ترکیبی از دو باکتری رایج شناسایی شده است که سیستم ایمنی را سرکوب میکند
- تعطیلی دولت آمریکا، امنیت پروازها را تهدید میکند| کنترلکنندگان ترافیک هوایی حقوق دریافت نمیکنند
- اسپالتی به محمد صلاح پاداش داد
- شرکتهای آلمانی هزاران پهپاد را «کورکورانه» خریداری خواهند کرد
- مشخص شده است که چه غذاهایی اغلب دور ریخته میشوند
- یک موقعیت وحشتناک، حرکت لامین یامال به عمارت شکیرا و پیکه را تسریع میکند
- اوربان: سفر قریبالوقوع من به واشنگتن، اجلاس پوتین-ترامپ در بوداپست را نزدیکتر میکند
- طرحهای زلنسکی برای حملات دوربرد علیه روسیه فاش شده است
- دانشمندان مولکولی را کشف کردهاند که میتواند به طور انتخابی باکتریهای خطرناک را بدون آسیب رساندن به باکتریهای مفید از بین ببرد
- مراکش مکانهای «امیدوارکنندهای» برای طلا و مواد معدنی استراتژیک کشف کرد
- خط لوله «قدرت سیبری» روسیه را به رهبر عرضه گاز به چین تبدیل کرده است
- دانشمندان کشف کردهاند که یک برخورد میتواند باعث شود سیاره زمین برای میلیونها سال زنگ بزند
- «من یک شاهزاده را به زیر کشیدم»: برادر قربانی اندرو با کلماتی تأثیرگذار داستان یک پیروزی تاریخی بیسابقه را روایت میکند
- ۸ مصدوم در بارسلونا پیش از دیدار مقابل الچه
- دومای دولتی تغییر ناگهانی موضع ترامپ در قبال اوکراین را توضیح داد
- برای اولین بار، خانه جنگلی دایناسورهای قطبی با جزئیات بازسازی شده است
- کییف پست: آمریکا قصد دارد بخشی از نیروهای خود را در ماه دسامبر از سه کشور اروپایی خارج کند
- اسکولز پس از حمله شدید به محمد صلاح، اعلام کرد که از تحلیل مسابقات کنارهگیری میکند
- شورای امنیت اعلام کرد که اگر کشورهای دیگر آزمایشهای هستهای انجام دهند، روسیه نیز چنین خواهد کرد
- دانشمندان برای اولین بار ژنوم عنکبوتها را ویرایش کرده و ابریشمی ساختهاند که به رنگ قرمز میدرخشد
- طوفان ملیسا پس از برجای گذاشتن ویرانیهای گسترده در کارائیب، همچنان به سمت برمودا در حرکت است
- دیوان کیفری بینالمللی از ترس تحریمهای ترامپ، محصولات مایکروسافت را کنار میگذارد
- شویگو اظهار داشت که آزمایشهای هستهای روزانه در سراسر جهان ادامه دارد
- راهی برای کاهش عوارض جانبی شیمی درمانی پیدا شد
- پوتین: روسیه مشتاق تقویت روابط حسن همجواری و اعتماد متقابل با سایر کشورها است
- آمریکا از موضع ترامپ در قبال روسیه ابراز نگرانی میکند
- اکیتیکه، مهاجم لیورپول، به عنوان بهترین مهاجم تاریخ را انتخاب کرد
- جزئیات جدیدی در مورد درگیری بین وینیسیوس و ژابی آلونسو منتشر شده است
- تیراندازی در یک مهمانی نوجوانان در آمریکا رخ داد
- سرمربی ناتینگهام فارست: مصدومیت زینچنکو جدیتر از حد انتظار است
- هری کین در اسپانیا فرصتی پیدا میکند!
- ارزش بازار امانوئل امگا به شدت کاهش یافت
- قیمت نهایی آردا گولر
- برالدو شایعات جداییاش از پاری سن ژرمن را تکذیب کرد
- «پنالتیها را نمیشود مثل نقل و نبات داد» ... آلونسو و امباپه به خاطر وینیسیوس با انتقادات گستردهای روبهرو هستند
- روبن آموریم در مورد نقل و انتقالات زمستانی منچستریونایتد گفت: «آنها درخواست جدایی خواهند داد.»
- روزنامه سان: بارسلونا نگران مزمن شدن مصدومیت یامال است
- آنها در را برای سدریک باکامبو باز میکنند
- سانتی خیمنز فرصتهای خود را در میلان افزایش میدهد
- باشگاه بروسیا دورتموند قصد دارد در نقل و انتقالات زمستانی سه بازیکن را از این تیم جدا کند
- موندو دپورتیوو: بارسلونا میتواند با جذب یک مهاجم از لیگ یک، ترکیب خود را تقویت کند
- آموریم در مورد رقابت با لیورپول: اصلاً برایم مهم نیست
- منچستریونایتد به بازیکن ۱۸ ساله بااستعداد لیل علاقهمند است
- آلگری: برای اسپالتی آرزوی موفقیت میکنم
- گاسپرینی درباره دیبالا: او تمام ویژگیهای یک مهاجم درجه یک را دارد
- گاسپرینی پیش از بازی با میلان: هدف ما محک زدن قدرتمان در سن سیرو است
- رئال مادرید برای تقویت تیم خود برنامه ریزی کرده است
- فرصت بازار برای مهاجم چلسی
- انگولو کانته ممکن است به اروپا بازگردد
- بالوتلی در واکنش به اخراج ویرا از سرمربیگری جنوا: «کارما بیرحم است.»
- آریگو ساکی: فابرگاس طعم واقعی بازی را چشیده است
- آرتتا، سرمربی آرسنال: ما در مقابل برنلی از نظر دفاعی عالی بازی کردیم
- فروش انزو فرناندز بنفیکا را نابود کرد
- خولن لوپتگی در حال بررسی بازگشت به اسپانیا یا انگلیس است
- بوندسلیگا به دنبال جذب ۴ بازیکن بااستعداد رئال مادرید است
- سم جانستون، دروازهبان ولورهمپتون، در مورد نتایج تیمش گفت: «ما باید شرمنده باشیم.»
- یک شرکت شیلیایی، یوفا را به کپیبرداری از قالب جام ملتهای اروپا متهم کرد
- کونته پس از تساوی ناپولی مقابل کومو: «امروز از بعد از پیروزیهایمان خوشحالترم.»
- فلیک درباره انتقاداتی که پس از ال کلاسیکو به یامال وارد شد صحبت کرد
- آلگری پیش از دیدار مقابل رم در مورد وضعیت بازیکنان مصدوم صحبت کرد
- هانس دیتر فلیک، سرمربی بارسلونا، در مورد مصدومیت پدری اظهار نظر کرد
- پیشنهاد اولیه برایتون برای جذب اندریک
- وقتی بارسلونا جوردی آلبا را رد کرد...
- بایرن مونیخ و لیورپول برای تصاحب پست دفاع کناری خود به رقابت میپردازند
- فابیو کاپلو توضیح داد که یوونتوس چگونه میتواند برای قهرمانی رقابت کند
- آرسنال حالا هفتمین کلین شیت متوالی خود در تمام رقابتها را ثبت کرده است
- آموریم، سرمربی منچستریونایتد: فکر میکنم همه میتوانند این را ببینند، ما در حال بهتر شدن هستی
- بیماریهای مزمن شایعی که سلامت روان را بدتر میکنند، شناسایی شدهاند
- هاروی الیوت خسته میشود و به فکر تغییر منظره میافتد
- الچه پیشنهاد ۲۰ میلیون یورویی را رد کرد!
- علایق دفاعی لیورپول با رئال مادرید همپوشانی دارد
- مارسی در دیداری که در هفته یازدهم لیگ ۱ فرانسه با دو کارت قرمز همراه بود، با اختلاف کمی اوسر را شکست داد
- تاتنهام مقابل چلسی شکست خورد و رکورد جدیدی را در زمینه xG در لیگ برتر برای این باشگاه ثبت کرد
- مشخص شد که چه چیزی میتواند مانع انتقال رشفورد از منچستریونایتد به بارسلونا شود
- الچه پیشنهاد ۲۰ میلیون یورویی را رد کرد!
- علایق دفاعی لیورپول با رئال مادرید همپوشانی دارد
- تنش اقتصادی بین آلفونسو دیویس و بایرن مونیخ
- دیلی میل: آموریم آماده است تا دو بازیکنش در زمستان درخواست جدایی از منچستریونایتد را بدهند
- پرتغال به نایر تیکنیزیان علاقهمند است
- رئال مادرید میتواند برای جذب وینگر ۱۸ ساله سالزبورگ با غولهای لیگ برتر رقابت کند
- دی زربی پیش از بازی با اوسر: باید تهاجمیتر و قاطعتر بازی کنیم
- امباپه گلی را که بیشتر از همه به یاد دارد، نام برد
- وانولی سرمربی سابق اسپارتاک میتواند هدایت جنوا را بر عهده بگیرد
- ناتینگهام فارست پیشنهاد خود را برای جذب کارمونا افزایش داد
- رقابت برای ایوب بوعدی بالا میگیرد
- پائولو دیبالا در آستانه عقد قرارداد
- یامال در حال تمرین روی یک برنامه ویژه است؛ این بازیکن میخواهد دوباره برای خودش اسم و رسمی دست و پا کند
- پوگبا در مورد مصدومیتش: صبر. نقشه خدا بهترین زمان است
- منچستر یونایتد میخواهد اندرسون را در زمستان به خدمت بگیرد، ناتینگهام فارست ارزش این بازیکن را ۷۰ میلیون پوند میداند
- رئال مادرید در بازار نقل و انتقالات رویایی دارد
- اولویت خرید روکه مسا
- خواکین پانیچلی، خریدی سودآور
- بارسلونا اودگارد، کاپیتان آرسنال را به فهرست نقل و انتقالات خود اضافه کرد
- فن دایک در مورد بازی مقابل استون ویلا: ما باید از دقیقه اول تا آخر تمرکز داشته باشیم
- فن دایک درباره افت لیورپول: هیچکدام از ما از اتفاقات خوشمان نمیآید
- آنها اکنون در حال باز کردن در برای امضای قرارداد با اندریک هستند
- اتلتیکو - سویا | ترکیبهای احتمالی
- ادر میلیتائو به بهترین فرم خود بازگشته است
- کواچ درباره بلینگهام: این بازیکن مهارت بسیار بالایی دارد
- به گفته روزنامهنگار اوواله، یامال پیشنهاد نداد که کارواخال را بعد از ال کلاسیکو «بیرون» ببیند
- «گاهی اوقات او فقط برای خودش بازی میکند.» مارسکا از دلاپ به خاطر اخراجش در جام اتحادیه انتقاد کرد
- اندریک از قبل تیم جدیدی را انتخاب کرده است
- لوکاس برالدو در مورد آیندهاش اعلام کرد: پاری سن ژرمن از قبل از این موضوع مطلع است
- نوبل مندی، چه خرید بزرگی!
- بارسلونا اوسیمن را در فهرست مهاجمان خود برای جایگزینی لواندوفسکی قرار داده است
- مهاجم چلسی، گیتنز، میگوید اولین گلش برای تیم، اتفاق ویژهای است