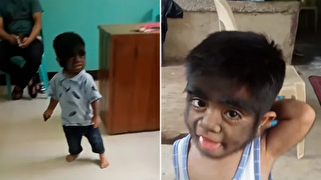
- ارتباط با ما
- |
- درباره ما
- |
- نظرسنجی
- |
- اشتراک خبری
- |
- نگارنامه


اگرچه ساخت واکسن کرونا ویروس دور از انتظار نیست و طبق نظر کارشناسان چندین ماه طول خواهد کشید اما بسترسازی و ایجاد زمینههای مناسب برای توزیع عادلانهی این واکسن نیز بسیار مهم و ارزشمند است.
به گزارش مجله خبری نگار به نقل از گاردین، از آغاز شیوع بیماری ویروس کرونا شاید بیشترین سؤالی که ذهن همهی افراد جامعه را به خود مشغول کرده باشد؛ این است که زمان دقیق ساخت واکسن ویروس کرونا مشخص و اعلام شود. همهی کشورها سعی در ساخت واکسن ویروس کرونا دارند اما مشکلات زیادی در این مسیر وجود دارد که دستیابی به واکسن کرونا را هر چه بیشتر سخت تر کرده است. اگرچه ساخت واکسن کرونا ویروس دور از انتظار نیست و طبق نظر کارشناسان چندین ماه طول خواهد کشید اما بسترسازی و ایجاد زمینههای مناسب برای توزیع عادلانهی این واکسن نیز بسیار مهم و ارزشمند است.
چه زمانی واکسن ویروس کرونا (Covid-19) آماده خواهد شد؟
به گزارش خبرگزاری گاردین حدود 35 شرکت و مؤسسه دانشگاهی برای درستکردن واکسن مشغول هستند، حداقل چهار مورد از آنها در حال حاضر آماده هستند که واکسنهای تولیدشدهی خود را بر روی حیوانات آزمایش کنند. اولین آزمایش مستقیم، مربوط به شرکت بیوتکنولوژی بوستون، واکسن Moderna است که بیپروا وارد آزمایشهای انسانی شد.این سرعت بیسابقه، به دلیل بخش عمدهای از تلاشهای اولیه چینیها برای استخراج توالی ماده ژنتیکی Sars-CoV-2 بود که عامل ایجاد ویروس کرونا Covid-19 شده است. چین نتایج آزمایشهای اولیهاش را در اوایل ژانویه به اشتراک گذاشت و به گروههای تحقیقاتی در سراسر جهان اجازه داد ویروس را کشت دهند و نحوه حملهی ویروس به سلولهای انسانی را مورد مطالعه قرار دهند.این مطالعات در شرایطی انجام میشوند که هیچکس نمیتوانست پیشبینی کند که بیماری عفونی بعدی که جهان را تهدید میکند، توسط یک کرونا ویروس ایجاد شود. قبل از آن بهطورکلی آنفولانزا بزرگترین خطر ابتلا به بیماری همهگیر محسوب میشد.

مراحل ساخت واکسن ویروس کرونا (Covid-19)
قبل از ویروس (Covid-19)، کرونا ویروسها باعث ایجاد دو بیماری همهگیر و جدی شده بودند. اولین مورد بیماری سندرم حاد تنفسی، حاد سارس (Sars) در چین که در سال 2002 پدیدار شد و مورد دوم سندرم تنفسی خاورمیانه مرس (Mers) بود که در سال 2012 در عربستان سعودی آغاز شد.در همین راستا حال برای تولید واکسن ویروس (Covid-19) یکی از شرکتها، مستقر در مریلند نوواکس، اکنون واکسنهای کرونا سارس Sars-CoV-2 را بازسازی کرده است و ادعا دارد که چندین نمونه برای بهار امسال آماده آزمایشهای انسانی است. از طرفی دیگر، Moderna بر اساس کارهای قبلی انجام شده در مورد ویروس مرس (Mers) در مؤسسه ملی آلرژی و بیماریهای عفونی ایالات متحده در Bethesda, Maryland. ساخته شده است.باید توجه داشت Sars-CoV-2 از نواری از (RNA) درون یک کپسول پروتئین کروی تشکیل شده است که دور آن توسط لایهای بهصورت spikes پوشانده شده است. spikesها به گیرندههای روی سطح سلولهای ریه انسان میچسبند و به ویروس اجازه میدهد وارد سلول شود. پس از ورود به داخل سلول، ماشینآلات تولیدمثل سلول را میرباید تا نسخههای بیشتری از خودش را تولید کند، البته قبل از آنکه دوباره سلول آن را بیرون بیندازد و آن را بکشد.
نحوهی ساخت واکسن ویروس کرونا (Coronavirus Covid-19)
همه واکسنها طبق همان اصل اساسی کار میکنند. آنها بخشی یا تمام عوامل بیماریزا را به سیستم ایمنی بدن انسان وارد میکنند. معمولاً بهصورت تزریق و با دوز کم. در این حالت سیستم بدنی را برای تولید آنتیبادیهای بیماریزا تحریک میکنند. آنتیبادیها نوعی حافظه ایمنی هستند که اگر فرد به شکل طبیعی در معرض ویروس باشد، میتواند دوباره سریعاً مجدداً همان آنتیبادی را مورد استفاده قرار دهد.به طور بالینی، ایمنسازی با استفاده از اشکال ضعیف شدهی ویروس و یا بخشی از ویروس یا کل ویروس پس از غیرفعال شدن در اثر حرارت یا مواد شیمیایی حاصل میشود. این روشها دارای اشکالاتی هم هستند. فرم زنده میتواند در میزبان ادامه حیات یابد. بهعنوانمثال، به طور بالقوه برخی از ویروسها خود را بازیابی کرده و گیرنده را بیمار میکنند. برخی از پروژههای واکسن Covid-19 از این روشهای آزمایش شده استفاده میکنند، اما برخی دیگر از فناوری جدیدتری استفاده میکنند. یک استراتژی جدید دیگر نیز وجود دارد. به طور مثال Novavax که واکسن «نوترکیب» است. این امر مستلزم استخراج کد ژنتیکی لایهی خارجی spike پروتئین بر روی سطح Sars-CoV-2 است. روشهای دیگر و جدیدتر پروتئین را دور میزنند و واکسنها را از خود دستور ژنتیکی میسازند. این مورد برای Moderna و یک شرکت دیگر که در Boston ، CureVac حضور دارد کاملاً صدق میکند. هر دو شرکت واکسن Covid-19 را از طریق RNA آن میخواهند بسازند.
واکسنهای ساخته شده چگونه تأیید میشوند؟
آزمایشهای بالینی تولید واکسن، پیشرو اصلی در تأیید و تصویب مقررات هستند که معمولاً در سه مرحله انجام میشوند. اولین قدم، شامل انجام آزمایش روی تعداد محدودی از داوطلبین سالم است که آزمایش واکسن برای ایمنی و نظارت بر عوارض جانبی انجام میشود. دومین مرحله، شامل انجام آزمایش روی چند صد نفر انجام میشود که این عمل معمولاً در بخشی از جهان که مبتلا به این بیماری هستند انجام میشود و سوم تمامی آزمایشهای مربوط به واکسن در چند هزار نفر انجام میشوند.
آیا واکسن ویروس کرونا (Covid-19) سریع آماده میشود؟
غربالگری نتایج امری ضروری است. به همین دلیل آزمایشهای بالینی را نمیتوان سریعاً رد کرد و یا باعجله تأیید کرد. اگر واکسنی قبلاً تصویب شده باشد، تولید سالانه و دوبارهی آن میتواند تسریع شود. بهعنوانمثال، واکسن سالانه آنفولانزا محصول یک خط مونتاژ خوب است که در آن فقط یک یا چند ماژول باید هر ساله بهروز شوند. در مقابل، Sars-CoV-2 یک عامل بیماریزایی جدید در انسان است، و بسیاری از فن آوری های مورد استفاده برای ساخت واکسن نیز نسبتاً آزمایش نشدهاند. مثلاً، هیچ واکسنی از مواد ژنتیکی RNA یا DNA ساخته نشده است؛ بنابراین، کاندیداهای واکسن Covid-19 باید تحت عنوان واکسنهای کاملاً جدید رفتار کنند.اگر بخواهیم به ساخت واکسن جدید اشاره کنیم بد نیست به سراغ تاریخ این علم برویم. با مطالعه هر چه بیشتر به یک مورد جالب در عرصهی واکسنسازی خواهیم رسید. یک نمونه از یک واکسن که در دهه 1960 علیه ویروس سینسیتیال (Syncytial) تنفسی تولید شد. این ویروس شایع باعث علائم سرماخوردگی در کودکان میشد. در آزمایشهای بالینی، علائم بیماری در نوزادان به دنبال دریافت ویروس تشدید یافت. پس از آن اثر مشابهی در حیوانات با انجام آزمایشهای واکسن اولیه سارس نیز مشاهده شد. اما اکنونکه این روش برای Sars-CoV-2 مجدداً مورد استفاده قرار میگیرد؛ باید از طریق آزمایشهای مختلف ایمنی مخصوص ارزیابی شود.

تاریخ دقیق تولید واکسن ویروس کرونا (Coronavirus Covid-19)
به دلایل گفته شده در قسمتهای قبل معرفی یک واکسن با اتمام تمام موارد تأییدیه نظارتی به طور معمول یک دهه یا بیشتر طول میکشد. به همین دلیل است که زمانی که رئیسجمهور آمریکا در کاخ سفید در 2 مارس، خواستار آمادهسازی واکسن تا ماه نوامبر شد؛ دانشمندان این مهلت را غیرممکن دانستند. آنلیز ویلدر اسمیت، استاد بیماریهای عفونی در دانشکده بهداشت و داروی لندن (London School of Hygiene and Tropical Medicine) میگوید: “مانند اکثر واکسینولوژیست ها، فکر نمیکنم این واکسن قبل از 18 ماه آماده شود. این زمان سریعترین زمان ممکن خواهد بود و با فرض اینکه هیچ مشکلی به وجود نخواهد آمد.”
مشکلات ساخت و تولید واکسن ویروس کرونا (Covid-19)
در این میان، مشکلات احتمالی فراوانی نیز در راستای تولید واکسن کرونا وجود دارد. بهمحض تصویب و تأیید واکسن، به مقدار زیادی واکسن در سراسر دنیا نیاز خواهد بود. بسیاری از سازمانهایی که در جهت تولید واکسن Covid-19 در حال رقابت هستند از ظرفیت تولید لازم برخوردار نیستند. دقیقاً برای رفع این مشکل سازمان Cepi قصد دارد به طور موازی برای تولید واکسن Covid-19 و افزایش ظرفیت تولید خود سرمایهگذاری کند و در اوایل این ماه درخواست مبلغ 2 میلیارد دلار را برای این کار صادر کرده است.مشکل بعدی این است که اطمینان حاصل کنیم که واکسن به تمام کسانی که به آن نیاز دارند میرسد. این حتی در داخل کشورهای سازندهی واکسن نیز یک چالش است و برخی کشورها نیز از همین امروز برخی دستورالعملها را برای رفع این مشکل تدوین کردهاند. برای تشریح این مشکل بد نیست به برخی سیاستهای کشورها در این زمینه بپردازیم. در مورد بیماری آنفولانزا، انگلستان واکسیناسیون کارکنان مراقبتهای بهداشتی و درمانی را در اولویت قرار میدهد. سپس افرادی که بیشترین خطر پزشکی از جمله کودکان و زنان باردار را دارند در نظر گرفته میشوند این روند باهدف کلی کنترل بیماری و پایین نگهداشتن خطر مرگ افراد انجام میگیرد. اما در مورد یک بیماری همهگیر همانند ویروس کرونا کشورها باید برای استفاده از دارو با یکدیگر رقابت کنند.مشکل دیگر که به نظر میآید قابلتأملتر بود این است که در صورت عدم تعادل بین نیاز و قدرت خرید شرایط نامناسبی نیز به وجود خواهد آمد. بهعنوانمثال، در طول بیماری واگیردار آنفولانزای H1N1 در سال 2009، کشورهایی که توانایی تهیه آنها را داشتند، واکسن را تهیه کردند. اما در سویی دیگر به طور مثال کشور هند که یکی از تأمینکنندگان واکسن در جهان است به طور غیرمنطقی تصمیم به استفاده از تولید واکسن خود برای محافظت از جمعیت 1.3 میلیارد نفری خود را قبل از صادرات نداشت.
نتیجه گیری
تمامی موارد بحث شده دغدغههای روز است که در مورد واکسن و آیندهی آن مطرح است. ویلدر اسمیت Wilder-Smith بیان میکند” این بیماری همهگیر احتمال دارد قبل از تهیه واکسن اوج یافته و سپس کاهش یابد. واکسن میتواند جان بسیاری از افراد را نجات دهد، بهخصوص اگر ویروس بهصورت سالانه یا گردش چند ساله – مانند آنفولانزا – درآید و شیوع آن، فصلی شود. اما تا آن زمان، بهترین امید ما این است که تا حد امکان بیماری را مهار کنیم. برای تکرار توصیهها در مورد کرونا ویروس: دستان خود را بشویید و فاصله اجتماعی را رعایت کنید.
منبع: سوشا
- لطفا از نوشتن با حروف لاتین (فینگلیش) خودداری نمایید.
- از ارسال دیدگاه های نا مرتبط با متن خبر، تکرار نظر دیگران، توهین به سایر کاربران و ارسال متن های طولانی خودداری نمایید.
- لطفا نظرات بدون بی احترامی، افترا و توهین به مسئولان، اقلیت ها، قومیت ها و ... باشد و به طور کلی مغایرتی با اصول اخلاقی و قوانین کشور نداشته باشد.
- در غیر این صورت، «نگارمگ » مطلب مورد نظر را رد یا بنا به تشخیص خود با ممیزی منتشر خواهد کرد.
- آخرین اخبار
- محبوب
- برچسب های داغ
- روایت عموی فیتیلهای درباره جدایی از عموقناد و محمد مسلمی
- پاسخ به یک شایعه؛ پدرام کریمی در «ماهعسل» منوچهر هادی حضور ندارد
- احتمال شکستن حکم اعدام آقای خواننده وجود دارد؟
- روشن شدن پروندههای تتلو: گمراه شدن توسط بازیگر زن مشهور؟!
- فیلم| جابجایی آشیانه ساخته شده یک جفت لک لک از روی دودکشهای آتشزای یک کارخانه
- عصر لورکوزن رسید و آلونسو صاحب خیابان شد
- زننده پنالتی جنجالی فینال ۱۹۷۶ اروپا: ۴۰۰ سال با سپ مایر حرف نزدهام!
- فردی در محوطه بیرون دادگاه ترامپ خودش را به آتش کشید + فیلم
- ناپایداری جامعه صدملیتی اسرائیل + فیلم
- بلوف حمله به ایران؛ کوه تهدیدات اسرائیل موش زایید
- فوری: جشن فلسطینی در مسجدالاقصی و تشکر از مردم ایران + فیلم
- روایت یک کارآفرین مهاجر از آموزش همجنسبازی در مدارس کانادا + فیلم
- محققان پاسخ میدهند؛ ردپای اینستاگرام روی سلامت روان افراد
- یک سلام در پارک دِ فرانس برای دو هوادار گران تمام شد + عکس
- از بس کاکا خیلی خوب بود، طلاق گرفتم
- به بهانه شهادت سه فرزند و نوههای یک مادر
- تهدیگی که سلامتی را به ته دیگ میرساند!
- موزیک-ویدئو: ما فاتح قدسیم و ویرانگر حیفا
- وحشت خبرنگار صهیونیست اینترنشنال از نزدیک شدن به ساعت صفر + فیلم
- اسپوتنیک: ۵ پهپاد ترسناکی که ایران میتواند برای حمله به اسرائیل استفاده کند + فیلم
- دلایل جهش بیت کوین به قله تاریخی
- بازار طلا، سکه نیست
- بازار طلا در پاییز سکه شد
- افت شدید انتظارات تورمی در بازار ارز
- طراحی نقشه راه جدید بازار ارز و طلای کشور
- حمله سهجانبه به بازار ارز
- فرمان مدیریت ارزی چگونه به میرداماد بازگشت
- نشانههای تداوم ثبات در بازار ارز
- سهامداران فنر موهوم ارز! چه جریانهایی به دنبال گران کردن ارز هستند؟
- آیا کرونا بازگشته است؟ سوغات سفرهای تابستانی سرماخوردگی، کرونا یا آنفلوانزا؟
- پاندمی هنوز تمام نشده، در دوره آتشبس با کرونا هستیم
- نگرانیها درباره شیوع سویه اریس کرونا
- دوز یادآور واکنش کرونا بهروزرسانی شود
- کرونا دلیجان را قرمز کرد
- اوجگیری مجدد کرونا در زمستان؟
- ژن ضد ویروسی در بدن انسان وجود دارد؟
- آمار جدید مبتلایان و فوتیهای کرونا در شبانهروز گذشته
- چند درصد دانشآموزان واکسن کرونا تزریق کردهاند؟
- برای کاهش شدت بیماری کرونا بینی خود را با آب نمک شستشو دهید
- توصیههای جدید CDC برای مقابله با ویروس کرونا
- امکان مواجهه با پاندمیهای جدید وجود دارد
- از ۱۱ سویه کدام مسریتر است؟
- افزایش آمار روزانه مبتلایان کرونا در هند
- شناسایی ۱۷۹ بیمار جدید کووید۱۹ در کشور
- تزریق بیش از ۲۰ هزار دز واکسن در شبانه روز گذشته
- احتمال شکلگیری پیک کرونا در سه ماه آینده/فقط ۱۶ درصد از دانشآموزان ۵ تا ۱۱ سال واکسینه شدن
- آخرین رنگبندی کرونایی شهرهای کشور/ افزایش تعداد شهرهای آبی
- هشدار به افرادی که ۳ دوز واکسن نزده اند: محرومیت از خدمات!
- کرونا مانند بیماری آنفلوانزا خواهد شد/ واکسیناسیون کرونا در سالهای آینده داوطلبانه میشود
- کاهش بی سابقه حجم معاملات سهام در بورسهای جهانی
- رشد شاخصهای بورس با کمک بانکیها و اعلام نرخ تسعیر ارز
- حمله به سفیر روسیه در لهستان
- معرفی سری گوشیهای Redmi K ۵۰ قبل از رونمایی رسمی
- غفوری: فکر کردن به قهرمانی از الان، سادهلوحانه است
- کاهش ۱۰ درصدی تولید هوندا در دو کارخانه
- سومین نشست دستمزد، باز هم بدون نتیجه
- لغو بلیت فروشی عمومی المپیک زمستانی چین
- گرامیداشت قربانیان هواپیمای اوکراینی در دانشگاه تورنتو
- ادامه چانهزنی چهارگانه در وین
- صرفهجویی ۱.۶ میلیارد دلاری کمیته برگزاری المپیک و پارالمپیک توکیو
- محبوبترین رشته المپیک توکیو مشخص شد
- اعلام هزینه میزبانی توکیو از المپیک و پارالمپیک ۲۰۲۰،
- آذرتاج: هیات اقتصادی جمهوری آذربایجان به ایران میرود
- بررسی عملکرد ایران در المپیک؛ جایگاه چهارمی در آسیا
- پایان وضعیت اضطراری در کشور میزبان المپیک ۲۰۲۰
- ماجرای دوچرخهی المپیک به وزیر کشیده شد/ بهتاج: امیدوارم ختم به خیر شود
- تمجید رییس کمیته پارالمپیک آسیا از نتایج ورزشکاران ایران در توکیو
- تابع: پیشبینیهای ما در خصوص مدالهای طلای پارالمپیک محقق شد
- لیموچی: عملکرد زنان ورزشکار ایران در پارالمپیک درخشان بود
- رضایی: کاروان ایران نمره قبولی خود را در پارالمپیک توکیو کسب کرد
- رژه پوشش اسلامی پیش چشم جهانیان
- صالحی امیری: آوردگاه توکیو میدان درخشش انسانهای مظلوم، ولی مقتدر بود
- برترین فرنگیکاران جهان معرفی شدند/ «محمدرضا گرایی» در صدر ایستاد
- چین قهرمان بازیهای پارالمپیک شد/ ایران در رده سیزدهم قرار گرفت
- پارالمپیک ۲۰۲۰| جوانمردی پرچمدار کاروان ایران در مراسم اختتامیه
- ساره جوانمردی پرچمدار ایران در اختتامیه پارالمپیک شد
- پیروزی رایحه شهاب در جدول شانس مجدد رقابتهای پاراتکواندو
- «عزیزی اقدم» به نیمه نهایی رقابتهای پاراتکواندو رسید
- پارالمپیک توکیو؛ پرتابگر وزنه ایران به عنوان ششم بسنده کرد
- روایتی از یک انزوای هنری؛ صهیونیستها چگونه در بینال ونیز تنها ماندند؟
- رئیس دانشگاه کلمبیا به علت سرکوب دانشجویان توسط میلیاردرهای آمریکایی تشر خورد
- آمازون گیلان را نجات دهید
- بازگشت «بسته پیشنهادی» با عابدزاده و «پرویز خان»
- کاهش ۵۰ درصدی قیمت پوشاک حجاب در گرو یک مصوبه
- ثبت یک پدیده عجیب هواشناسی در کرمان + تصویر
- امان از دست زبان؛ در عصر رسانه مراقب شندهها و گفتههای خود باشیم
- پارکینگ غیرطبقاتی برای طبقه کارگر
- رسانه ملی و گامهای فراملی رمضانی
- کالکالیست خطاب به صهیونیستها: پس از عید منتظر جهش دوباره قیمتها باشید
- نباید از تبعات منفی سالمندی چشمپوشی کنیم
- تابلوی گرنیکای پیکاسو و جنایات جنگی در غزه + عکس
- چرا فیل فودن این شماره را به تن میکند؟
- شغل جدید ستاره سابق لیورپول مردم هلند را خشمگین کرده است
- ستارگان هالیوودی به دیدن دو ستاره مونیخی رفتند + عکس
- هواداری که با دوچرخه از مغولستان به تماشای بازی شیاطین سرخ رفت
- رکوردی که مسی سریعتر از رونالدو به آن رسید
- آلونسو و شاگردانش در لورکوزن تاریخ را از آنِ خود کردند
- گلر نیمکتنشین رئال مادرید صدرنشین گرانقیمتترین سنگربانان تاریخ + عکس
- بنزما خاطرات دوران درخشان برنابئو را در ساق خود حفظ کرده است + عکس
- دسایی شرط تبدیل شدن روسونری به تیم عجیب فصل ۹۳-۹۴ فاش کرد
- هوملس قدرتمندی "لیگ کشاورزان" را به رخ انگلیسیها کشید + عکس
- چرای آقای خاص برای جانشینی ژاوی مناسبترین گزینهست؟
- ارسال پیام ایران به محافظت شدهترین نقطه زمین!
- بندیکت کامبربچ احتمالا با «شرلوک هولمز» به سینماها میآید
- تیکتاک به کاربران فرانسوی پول میدهد
- یورگن کلوپ و قرمزها به محل یادبود ۹۷ نفر تراژدی هیلزبورو رفتند + عکس
- چگونه یک پرستار حرفهای منجی فرزندان هری کین میشود + جزئیات
- وحشت در اسرائیل، صهیونیستها به فروشگاهها هجوم بردند
- استخوانهای مکشوفه در میدان ولایتفقیه ارومیه بقایای مربوط به یک گورستان قدیمی است
- هالک جوانمردی را به زمین چمن آورد + عکس
- اگر ۱۴۰ سال زندگی کنم به آمار کنونی رونالدو و په په میرسم
- دمبله پشت به یک قدردانی بارساییها کرد + عکس
- پای تنها نامزد ریاست فدراسیون فوتبال اسپانیا به ماجرای روبیالس و پیکه هم باز شد
- فضانورد افغان در فضا قرآن تلاوت میکرد
- داستان ناتمام معضل سگهای ولگرد
- تاکر کارلسون: هیچکس در آمریکا برای مسیحیان غزه دل نمیسوزاند
- آیا از حضور خانوادگی در فضای مجازی میتوان فرصت ساخت؟
- یادداشت| چه وقت «مرگِ مطالبه» فرامیرسد؟
- اخبار داغ
- ورزشی
- پربیننده
- پربحث
- محدودیت ابراز همبستگی با فلسطین در «مهد آزادی و حقوق بشر» اروپا
- عضو ارشد حماس: رژیم اشغالگر از چشم متحدان و شرکایش افتاده است
- واگذاری سرخابیها به دو هلدینگ بانکی و پتروشیمی نقطه عطف خصوصی سازی
- ورود مرکز وکلا به پرونده کثیرالشاکی کارکنان راهآهن
- افزایش محبوبیت بایدن در اسرائیل همزمان با نارضایتی اوکراین از او
- نامههای ایران به صلیب سرخ و کمیساریای عالی حقوق بشر در پی کشف گورهای دستهجمعی در غزه
- تدارک سرویس مخفی آمریکا برای محافظت از ترامپ در زندان
- وزیر اسرائیلی به ترامپ رای داد
- نیجر: در حال بیرون کردن نظامیان آمریکا و خواهان همکاری با روسیه هستیم
- دیپلمات انگلیسی: اسرائیل اجازه ورود کمکها به غزه را بدهد
- زیان ۳۵۳ میلیون دلاری بوئینگِ پرحادثه
- اعتراف منابع اوکراینی به پیشروی روسیه در دونتسک
- شولتز: جنگ روسیه علیه اوکراین تهدیدی برای زیرساختهای امنیتی اروپاست
- تاکید نمایندگان چین و روسیه بر لزوم آتشبس در غزه
- ساخت مجموعه بلدیه به کجا رسید؟
- اعتراض سناتور هم حزبی بایدن به مواضع آمریکا در جنگ غزه
- برنامه جهانی غذا: روزبه روز به قحطی در غزه نزدیک میشویم
- آمریکا عملیات پهپادی و موشکی یمن را تایید کرد
- پروژههای بعدی جف نیکولز مشخص شد؛ اقتباس از رمانهای نویسنده برنده جایزه پولیتزر
- ایجاد بانک ایده با موضوع قانون اساسی برای کودکان و نوجوانان
- معاریو: نابودی حماس با حمله به رفح خودفریبی است
- لاپید: باقی ماندن نتانیاهو در قدرت زخمی است که التیامش مدتها طول میکشد
- اورتگا: خواستار اقدام علیه جنایات اسرائیل در غزه هستیم
- بازداشت دهها معترض تسلیح اسرائیل نزدیک خانه سناتور آمریکایی
- شرکت فیلمسازی آمریکایی گرانترین پروژه تاریخش را درباره جنگ عراق میسازد
- وزیر آموزش و پرورش: ۱۰ امتیاز ویژه به رتبهبندی دانشجومعلمانِ مدرس تعلق گرفت
- کشته یا مفقود شدن حداقل ۴ مزدور برزیلی در اوکراین
- ظهور نسل جوان منتقد رژیم صهیونیستی در آمریکا + فیلم
- سندرز: آمریکاییها از ماشین جنگی نتانیاهو منزجر هستند
- روسیه: افسانه برتری سلاحهای غربی را از بین بردیم
- دستگیری بیش از ۱۳۳ نفر در تظاهرات دانشگاه نیویورک در حمایت از غزه
- معترضان در فلسطین اشغالی خیابانی در تلآویو را مسدود کردند
- برگزاری اولین رزمایش پاسخ اتمی کره شمالی با نظارت کیم
- چین: جنگ غزه معنای حقوق بشر از نظر آمریکا را نشان میدهد
- ترامپ تظاهرات ضداسرائیلی در دانشگاهها را «شرمآور» توصیف کرد
- آغاز موج استعفای مقامات اسرائیلی؛ نتانیاهو در گوشه رینگ
- تخلیه بیش از ۱۰۰ هزار نفر در چین به دلیل بارش سنگین باران
- حملات حزبالله به شهرکها و مواضع نظامی اسرائیل عمیقتر شد
- نفوذ گسترده لابیهای صهیونیستی بر ساختار سیاسی آمریکا + فیلم
- انجام حدود ۲۰۰۰ عملیات نیروهای مقاومت لبنان، عراق و یمن علیه اسرائیل
- العربیه به نقل از حماس؛ محل اقامت خود را از قطر تغییر نمیدهیم
- انصارالله: صهیونیسم، مجری توحش آمریکایی در غزه است
- انگلیس صنایع دفاعی خود را در شرایط آمادگی برای جنگ قرار میدهد
- بلینکن به عربستان و فلسطین اشغالی سفر میکند
- بایدن توصیه ترامپ برای درمان کرونا را مسخره کرد
- دبیر کل ناتو: برنامهای برای استقرار سلاح هستهای در ورشو نداریم
- محکومیت «یهودستیزی» در دانشگاههای آمریکا از سوی کاخ سفید
- تدابیر سختگیرانه پلیس لندن برای مقابله با «یهودی ستیزی»
- مقام امنیتی اسرائیل: پیروزی در غزه برای موجودیت اسرائیل ضروری است
- محاکمه کیفری ترامپ در دادگاه نیویورک آغاز شد
- اونانا: شیاطین سرخ باید همیشه برنده شوند
- قرار بود زیدان به عنوان گزینه موقتی روی نیمکت تیم فرانسوی بنشیند
- اوزیل: فقط از رئال اینگونه بازیها برمیآید + عکس
- نیویورکتایمز: اسرائیل توانایی از بین بردن حماس را ندارد
- بلینگام اسطوره فوتبال لالههی نارنجی را تسخیر کرد
- کابوس پنج روزه بارسلونا چند قربانی میگیرد؟
- ماجرای عجیب دعوا بر سر یک بازیکن فوت شده در فوتبال اروپا
- آلونسو: گل دیرهنگام مقابل رنبورها برای همه ما معنادار بود
- واسکز: قطعا مدافع بارسلونا پای من را زد
- وینیسیوس: این بارسایی چرا از ستاره ما تقلید میکند؟! + عکس
- انریکه: اگر سینیور امباپه حرف بزند منم صحبت میکنم
- مهاجم سابق پرسپولیس یک معجزهگر در ژاپن شد!
- کاپیتان چلسی درباره خبر همسر خود به رسانهها اطلاعرسانی میکند
- سنگربان بارسلونا: پولهای زیادی در فوتبال است چرا برای این فناوری خرج نمیشود؟
- آرائوخو: اشتباهات داوری بهانهست نباید باختمان را توجیه کنیم
- بارساییها پس از شکست در ال کلاسیکو مربی سیتیزنها را صدا زدند + عکس
- ال کلاسیکو رویای ژاوی را بر باد داد
- هجمه شدید بارساییها علیه ستاره قرضی سیتیزنها
- جهنم برنابئو قابل تسخیر نیست
- رئیس لالیگا برای داوری ال کلاسیکو سند رو کرد + عکس
- نفرتانگیزتر و ناپختهتر از وینیسیوس نیست! + عکس
- تصورات غلط، شاگردان گواردیولا و ژاوی را برابر لوسبلنکوس قربانی کرد
- کابوس تیمها در ضربات پنالتی این سنگربان آرژانتینیست
- شیاطین سرخ در پی جذب مربی مستعفی مونیخیها
- ستاره صرب: شرایط جدید فوتبال عربستان یک پروژه خاص است
- حملات فن باستن و دی بوئر به ستاره قرضی بارسلونا در ال کلاسیکو + عکس
- همسر سابق شکیرا هم به داور بازی ال کلاسیکو تاخت
- یک تشویق تمسخرآمیز: رئالیها خواستار ماندن ژاوی در بلوگرانا شدند
- فیرپلی مالی درهای پیاسجی را به روی دی یونگ بست
- آمار منفی بلوگرانا در ال کلاسیکوی ۸۴ سال قبل دوباره تکرار شد
- چهار رکورد منفی ژاوی در ال کلاسیکو که تاریخی شدند
- واکنش تنیسباز مشهور درباره استادیوم جدید رئال پس از ال کلاسیکو
- رودریگو: برتری در ال کلاسیکو به دلیل DNA رئال بود/ در برنابئو بازنشسته میشوم
- ستاره انگلیسی کهکشانیها جا پای رونالدو و نیستلروی گذاشت
- لوسبلانکوس رکورد ۸۸ سال قبل خود در ال کلاسیکو را تکرار کرد
- خوش و بش سنگربان الاتحاد با همتیمی سابقش دردسرساز شد
- هافبک اروگوئهای لوسبلانکوس، اسطوره آینده برناببئو
- سنگربان اوکراینی خاطره کاسیاس الکلاسیکوی ۲۰۱۰ یادآوری کرد
- آنچلوتی: علاقهای به نظر دادن درباره افکار ژاوی را ندارم
- لام: در دورانی باشگاه کمک کرد که وظایف رهبری خود را خوب انجام دهم
- فلیک با هونس آشتی کرد اما فکرش کاتالان است
- مسئولان لیگ جزیره، گواردیولا را خشمگین کردند
- کهکشانیها و باواریاییها در فکر یک معاوضه
- اشکهای شوق سرمربی سابق سه شیرها پس قدردانی گوتنبرگیها
- عقابها پاداش عملکرد خوب هافبک فرانسوی مارسی را با فعال کردن بند خریدش دادند
- دو مربی لیگ برتری جدیترین اهداف مونیخیها برای جانشینی توخل
- فیلیپس با چکشها جور نشد و نقشه سیتیزنها به هم خورد
- ما برای برای رستگاری و غرور مقابل افعیها ظاهر میشویم
- سرمربی رئال: اگر نیاز باشد با ۷ دفاع و ۲ دروازهبان هم بازی میکنیم
- ابرل: در جریان انگلیسی حرف زدن زیدان نیستم!